2020
3/06
歯を長持ちさせる治療法としてのクラウンの位置づけ
- 2020.03.06
- ブログ歯記
- ミラーテクニック・ 顕微鏡歯科治療(マイクロスコープ)・ 顕微鏡精密クラウン
歯の治療の目的の一つは、できるだけ長持ちさせることであり多くの患者さんもそう感じているはずです。
歯をなるべく削らないということは一般的には正しいように聞こえます。
しかし適応症を無視してまで何がなんでも歯を削らない治療、それが本当に歯の喪失予防になるのでしょうか。
医療を行う上で根拠に基づく治療、Evidence Based Medicine(EBM)の重要性が広く知れ渡っています。
この薬が効果があるのか無いのか、コントロール群と介入群とに分けて統計学的な有意差が出ればこの薬は効果があり、有意差が無ければこの薬は効果があるとはこの研究ではいえない、というように臨床試験により得られた結果がエビデンスとして蓄積されていきます。
エビデンスとは臨床研究による実証のことです。
歯科治療のほとんどは薬の投与で治る病気ではないので、必ず術者(歯科医師)の手技が必要になる外科的な治療になります。
歯科医師のことをD.D.S.(Doctor of Dental Surgery)と表記されるのもこのような理由からです。
歯科治療における臨床研究の多くは、研究者の歯科治療技術という要素が入ってきます。
私たちが最も知りたいデータのほとんどが歯科治療技術という要素が入ってきてしまいます。
これは何を意味するのか。
例えば
どの材料を使えば歯は長持ちするのか。
歯はなるべく削らない方が喪失する可能性が低くなるのか。
MTAを使えば根管治療は成功するのか。
顕微鏡を使えば歯は長持ちするのか。
残念ながらこれらには歯科医師の治療技術や患者さん側の要因など複雑に絡んでいるので、これを使えば大丈夫、というものは無いということです。
メインテナンスについてよく引用される論文にAxelssonとLindheのThe long-term effect of a plaque control program on tooth mortality, caries and periodontal disease in adult. Result after 30 years of maintenance.
という研究があります。
30年という長期の前向き研究という貴重なデータを私たちはどのように臨床に活かすのか。
各歯科医師の洞察力と能力によってバラツキが出そうです。
550人の被験者を375人のtest groupと180人のcontrol group に分け、test groupをさらに年代別に3つのグループに分け予防プログラムを実行します。
最初の2年は2ヶ月に1回、3〜6年は3ヶ月に1回、6年以降は3つのリスク群に分け、低度リスク群は12ヶ月に1回、中程度は6ヶ月に1回、高度は3ヶ月に1回の割合で予防プログラムを行いました。
予防プログラムは歯科医師、歯科衛生士によるPMTC(professional tooth cleaning)を行いましたが、患者さんは決して受け身ではなく歯科医師・歯科衛生士による教育を受け、セルフケアとしてブラッシングや歯間部の清掃を励行してもらいました。
その結果30年で喪失した歯は平均0.4 ~1.8本(年代別)、虫歯になった歯は平均1.2~2.1本でその80%が2次う蝕(虫歯の再発)。
喪失した歯の多くの原因は歯根破折でした。
この研究でわかったことは、患者も歯科医師も本気に取り組めばかなりの歯を長期に渡って長持ちさせられる可能性があるということです。
ちなみに30年間で脱落した被験者は118人で主な理由は死亡、引越し、興味の欠落ということです。
375人中118人がドロップアウトしたとしても示唆に富んだ研究報告です。
私たちが行うべきことはプラークコントロール(論文中ではフッ素の活用についても記載あり)であり、課題としては歯根破折をできるだけ減らす対策です。
残念ながら歯根破折の予防法としてこれといったものが無く、根管治療後ならなるべく太いダウエルコアはやめましょう、くらいなものでしょうか。
ここで非常に興味深いことがあります。
Axelsson先生の歯科医院をAnders Skoglund先生が継承されました。
Anders Skoglund先生が誌上で長期メインテナンス(多分40年以上だったと記憶しています)を行なった80代と90代の二人の患者さんの口腔内写真を紹介してくれました。
なんと二人の患者さんの大臼歯(奥歯)は全てクラウンだったのです!
インレーでもレジンでもなくクラウンです!
偶然かもしれません。
これだけでクラウンをすれば大丈夫だということも言えませんが、クラウンをすると長持ちしないということでは無いともいえそうです。
整理すると、
予防プログラムを厳密に行えば長期的に歯を失わずにすむ。
虫歯は再発がほとんど。
歯根破折で歯を失うことが多い。
ということは、修復物は適合の良いものが大切でプラークコントロルの邪魔にならないものでなければいけないし、歯根破折のメカニズムは未だはっきりわからないが、歯冠側から起こる象牙質に及ぶ破折があるならば、もしくは僅かな歯質しか残っていない歯であるならば、適合の良いクラウン治療をしてもそんなに心配することではないのではないか、と私は考えています。
いや、寧ろ有効とさえ考えています。
患者さんは50代男性。
臼歯はほとんどが治療済みで、大きく広範囲のレジンが充填されていました。
患者さんは少しでも歯を削らない治療を追い求めていました。
まるでレジン信者のようにこれが唯一の治療法だという固定観念に縛られていました。
歯科治療の正解はなんなのか?ということをいつも考えます。
この患者さんにとって良い治療とは何をどうすれば良いのか。
なかなか答えを見つけるのは難しいことが多いです。
一番最初の治療は上顎小臼歯のレジン修復の再治療でした。
かなり大きな広範囲のレジン修復です。
レジン修復は適応を選ばないと高い適合精度を得ることができません。
実際既に治療されている何本かのレジン修復歯はかなり不適合なものも散見されました。
私は自分の能力を客観的に判断し、ここまでならできるという線引きは持っています。
ところがある日、治療予定の大臼歯をクラウンにして下さいと患者さんから希望してきたのです。
理由を尋ねると、私のブログを読んで考えが変わりましたと。
どの記事のことかはわかりませんが、ご興味のある方はブログ内の「顕微鏡精密クラウン」タグで出てくる記事を読んでみて下さい。
今回紹介するクラウンの治療は、その後の2本目のクラウンなんです。
1本目のクラウンは発表用のスライドになっているので、久しぶりに動画でYouTubeにアップしようと考えているので順番が逆になってしまいます。
1本目のクラウンがよほど具合がよく、更に自分がイメージしていたものと逆の意味で異なっていたようです。
術前右下6 遠心の薄くなった歯質が破折していた。
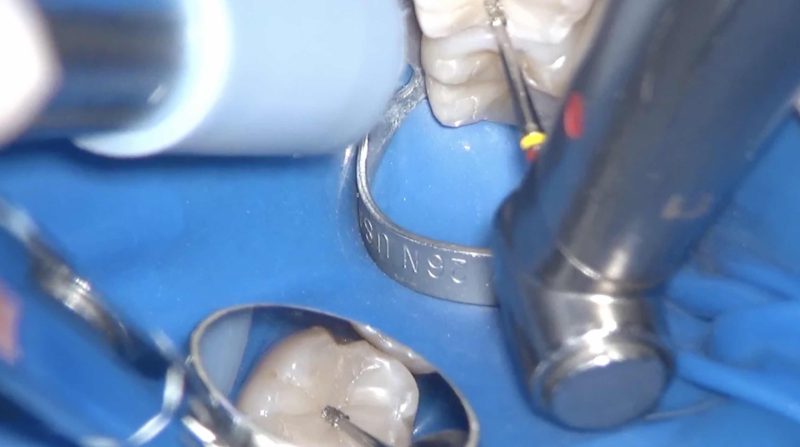
修復物を除去していくとクラックを認めた。
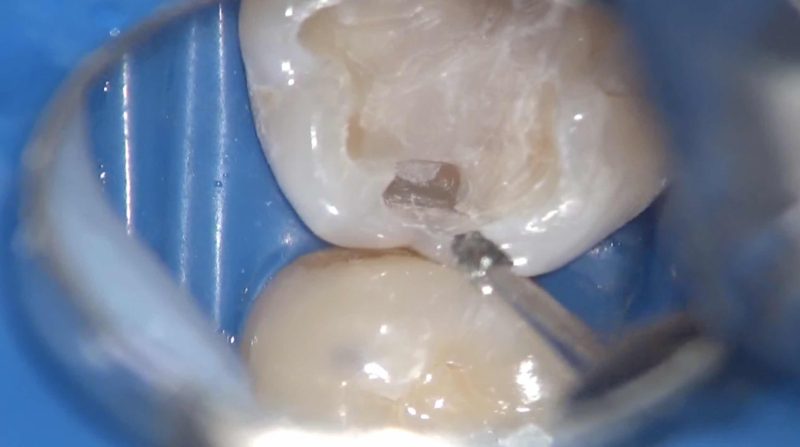
エナメル象牙境に及ぶクラック。

修復物除去後の全体像。
どのような処置が長期的に予後が良くなるのか。
今回は予定通りクラウンを選択しました。
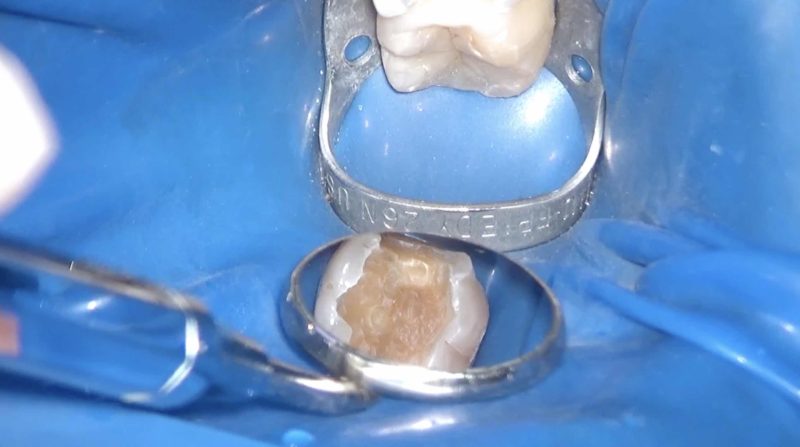
顕微鏡下でミラーテクニックで治療ができる私は、クラウン治療のすべてを「見ながら」治療できます。
頬側の形成。

舌側の形成。

近心の形成。
ミラーテクニックで形成ができる技術を持っているので、隣在歯の誤切削もありません。
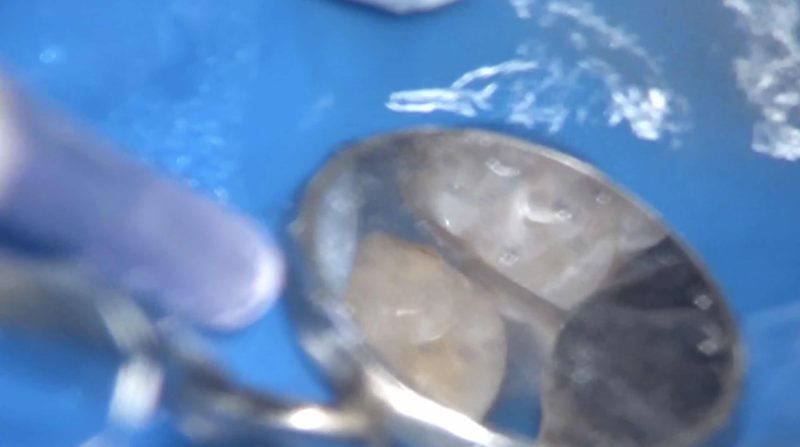
仮歯の適合も良いものでなければいけません。

歯肉圧排の位置づけも、勘ではなく見ながら、意図したところに位置づけできます。
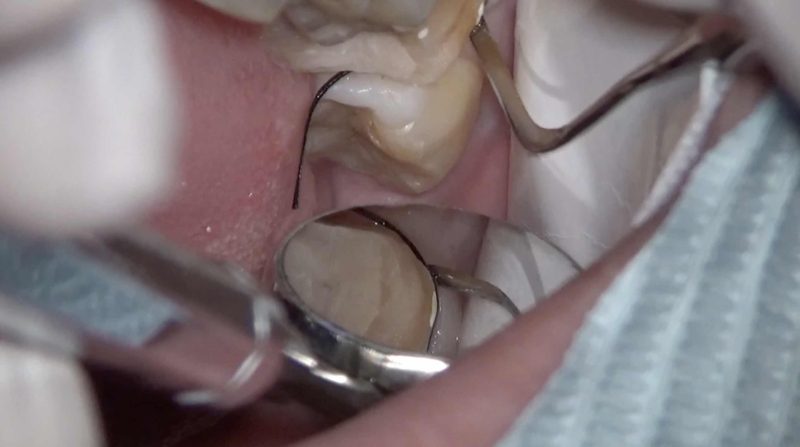
ミラーテクニックができなければ死角になるので、勘と手探りで形成される頬側遠心隅角。
ミラーテクニックで形成ができればご覧のように「見ながら」確実に形成ができます。
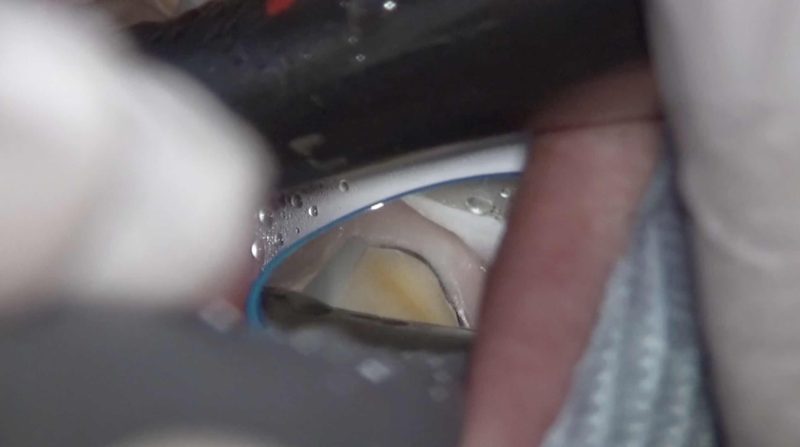
同様にミラーテクニックができなければ完全に勘で形成する遠心舌側隅角。
ミラーテクニックで形成ができればご覧のように「見ながら」確実に形成ができます。
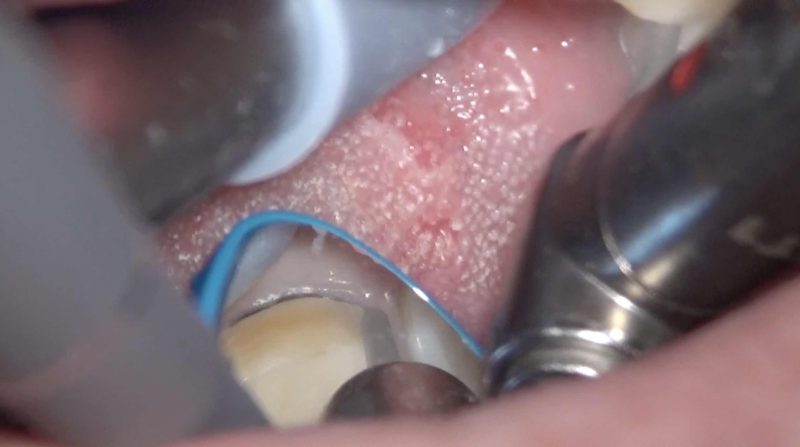
形成の進行ごとに仮歯を調整。
この時点でかなりの適合精度がでています。
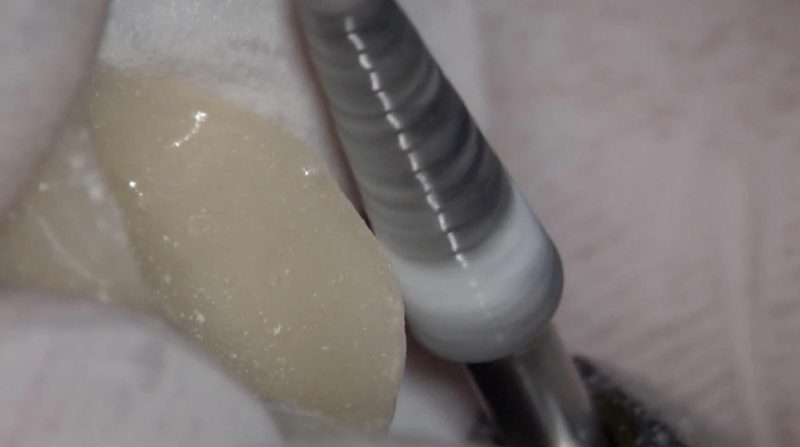
フィニッシングラインの最終形成。
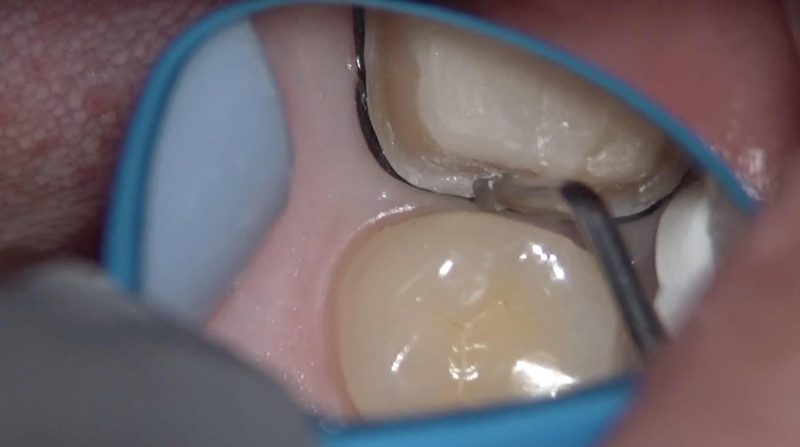
印象も確実に歯肉溝に流し込みます。
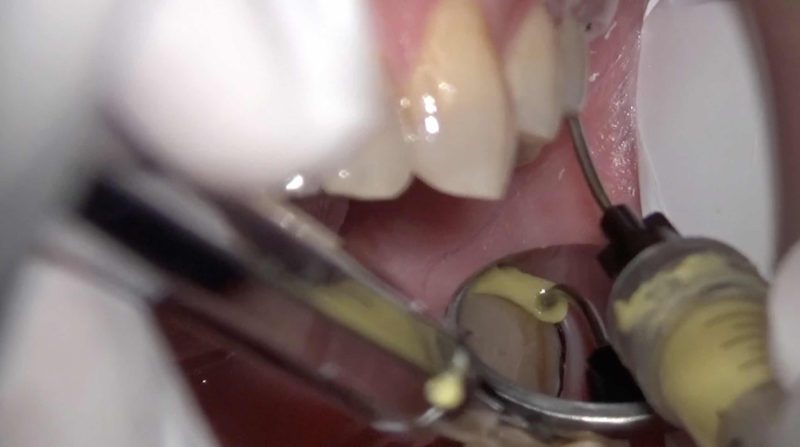
印象面の確認。
シャープなフィニッシングラインと形成限界まできちんと印象ができています。

適合の良いジルコニアクラウンの装着。
ジルコニアクラウン治療費用:約20万円
治療回数:5回
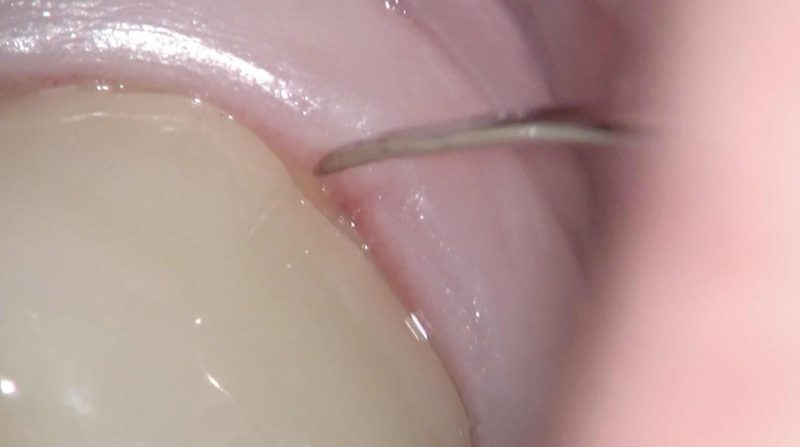
Axelsson達がどのようなクラウンの治療をしていたのかは判りませんが、決して引けを取るようなクラウンではないと自負しています。
長期的に歯を残す方法の方向性をAxelsson達は示してくれました。
PMTCさえ受けていればこの結果になるのではなく、患者さんのモチベーションをいかに高く維持できるかが大事だと、この研究に係わった人が言っていました。
受け身ではなく、患者さんが主体的に自分の健康にかかわらなくてはいけないんですよ!
おもて歯科医院もAxelsson先生達の研究を参考にメインテナンスプログラムを用意しております(自由診療)。
さて、本題の歯を長持ちさせる治療法としてのクラウンの位置づけですが、クラウンもきちんとした治療とメインテナンスをすれば長期的予後は良好なのではないでしょうか。
どんな治療にも適応症があり、患者さんそれぞれで異なる習慣や理解力などの多因子によって判断しなければいけません。
真の顕微鏡歯科医師が行う治療・メインテナンスの長期予後はどうなのでしょうか。
とても興味がありますが現在そのような研究報告はまだありません。
世界の根管治療専門医はほぼ全員と言っていいほど顕微鏡下で治療を行なっているということがヒントになりそうです。
臨床研究では根管治療に顕微鏡治療は有効だと報告している論文は意外と少ないにもかかわらずです。
エビデンスが見当たらないということは必ずしも治療に無効ということではないのです。
ましてや根管治療以外の治療に本当の意味での顕微鏡治療を行える歯科医師は少ないので、臨床研究を行うのは難しいでしょう。
能登洋先生の執筆された本にEBMの4要素というものがあります。
①医療者の経験
②理論
③エビデンス
④患者の意向
これらをバランスよく統合し、各患者さんの持つ問題を全人的立場からマネージするのがEBMだと説明しています。
さらに続いて、
EBM実践の原動力は、変化を受け入れる柔軟な心構え・熱意・謙遜・発想の転換です。
エビデンスが不適・不要な分野もありますし、エビデンスさえあれば答えが出てくるわけでもありませんが、何がわかっていて何が不明かが見えてくるようになります。
と、記しています。
どうも同業者と話をしていると③のエビデンスばかりの話になってしまい、まるで治療マニュアルと捉えているかのような話ぶりをする人が多いです。
しかも内容を吟味しているわけではないので、有意差があれば治療に有効、無ければ無効という短絡的なものです。
私が大学院の時に習ったことは論文を批評的に読みなさいでした。
私が顕微鏡治療を行うにあたって常にEBMの4要素を意識して、これら4要素を自分なりにバランスとっているつもりです。
また、EBM実践に必要な要素として
①問診、診察の臨床的技能、コミュニケーション能力
②自分の能力・知識の限界への謙虚な認識
③自主的で継続的な生涯学習
④向上心および努力することへの熱意
が挙げられますが、ただ直向きにこれらを実践している次第であります。
少なくとも私は、「私を信じなさい、そうすれば大丈夫です」という救世主的な歯科医師ではありません。
日常の診療時間で患者さんに説明できる時間にも限度があります。
このブログが患者さんの理解の一助になってもらえれば幸いです。
おもて歯科医院
歯学博士
表 茂稔



