2020
3/13
インレーを治療した顕微鏡歯科医師と、クラウンを提案した顕微鏡歯科医師の私との違い
- 2020.03.13
- ブログ歯記
- ミラーテクニック・ 顕微鏡歯科治療(マイクロスコープ)・ 顕微鏡精密クラウン
同じような顕微鏡を使用している歯科医師でも、歯科医師によって考え方や治療法は異なります。 多種多様な考え方や治療法があって然るべきです。
今回はクラウンにおけるおもて歯科医院の考え方と治療法について記します。
患者さんは50代女性。
左上の奥歯(第二大臼歯)に咬合痛があり来院されました。

第二大臼歯にはMODインレー(カタカナのコの字のような形)が装着されており、楔応力検査では++の反応でした。
患者さんは歯科治療をしてもらう歯科医院をネットで検索し、顕微鏡治療をしているある歯科医院でインレー治療を受けました。比較的最近。
当院に来院された時、患者さんはインレーに穴があいたため咬合痛が起きたと思っていました。
う蝕などが無いかどうかを入念にチェックをしました。

最後臼歯は顎関節に一番近い場所なので非常に大きな力がかかるところです。
その歯に楔を打つようなMODインレーを私は顕微鏡治療をし始めてから10年以上の間、患者さんに提案したことはありません。
レントゲン写真でも咬合痛の原因になるものは認められないが、クラックによる咬合痛を強く疑ったので修復物を除去し、象牙質にクラックが認められたらクラウンにすることを提案しました。
患者さんは歯を削ることに抵抗を感じていましたが、咬合痛がある今、エナメル質を残すことを優先するのか、歯を残すことを優先するか、現状を認識してもらうことが難しかったのを記憶しています。
クラウンを装着するまで患者さんの歯を削ることへの不安は拭えていないと感じていました。
その不安が完全に払拭できたことを確認できたのは、この治療の1年後まで待たなくてはいけません。
ラバーダムを装着後インレーを除去しました。
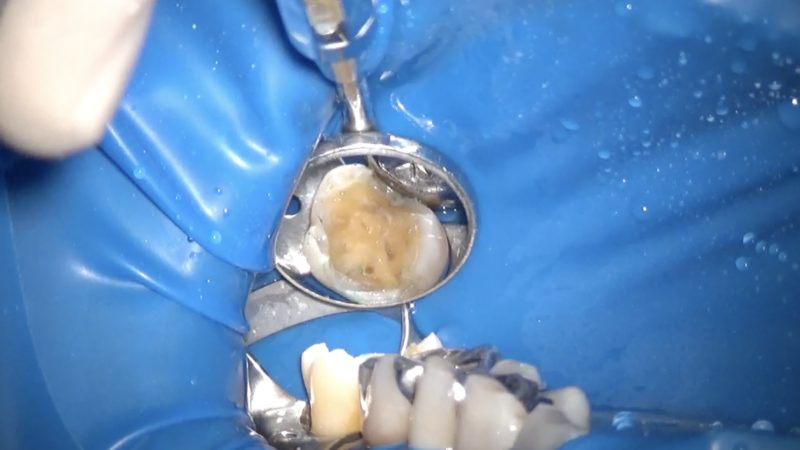
流石に顕微鏡治療をしているという歯科医師が治療しただけあって、虫歯の取り残しはありませんでした。
インレーの適合はイマイチでしたが。
象牙質クラックを光を当てて確認します。
象牙質にクラックがあると光の屈折が変わるため検出しやすくなります。
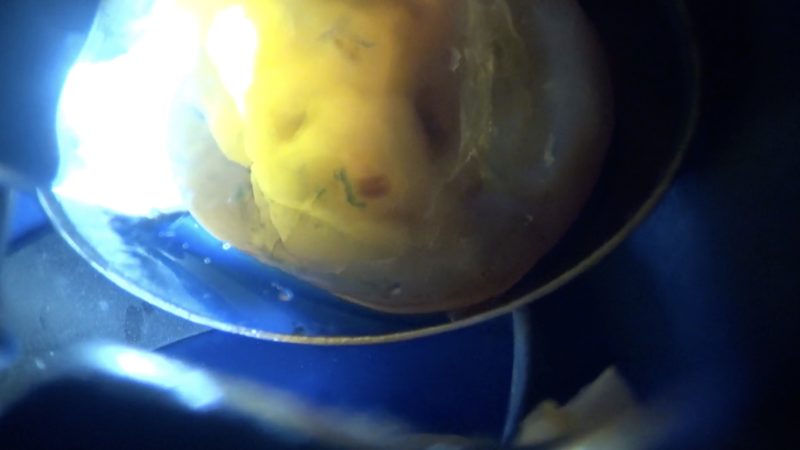
遠心にエナメル象牙境付近までクラックを認め、どこまで進んでいるのか少し掘り下げました。
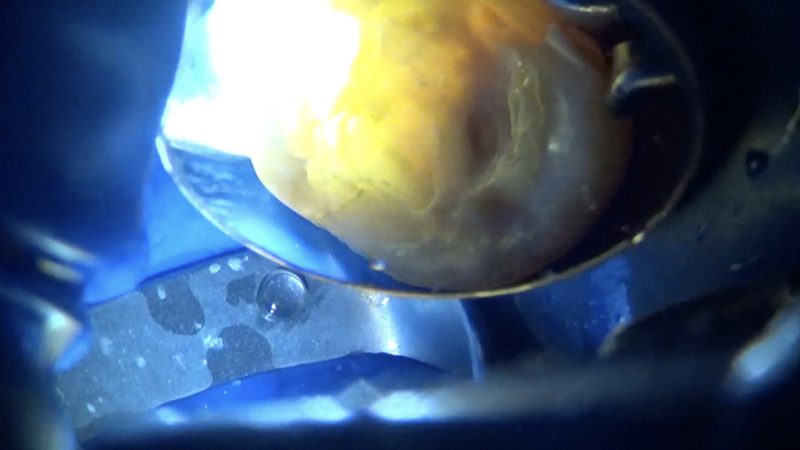
私の診断では、もうクラウン以外は効果が期待できないと考えていましたが、患者さんは渋々承諾という印象を持ちました。
さらに患者さんにとって、そんな治療聞いたことがないよ、ということをこれから私が説明しました。
第二大臼歯の遠心の臨床的歯冠長が足りないのです。
クラウンを帽子に例えると、深く被ると脱げにくいですが浅く被ると脱げやすいですよね。
クラウンも十分な歯冠長に深く被せると脱離しにくいクラウンになりますし、歯冠長が少ない歯に浅く被せると脱離しやすいクラウンになります。
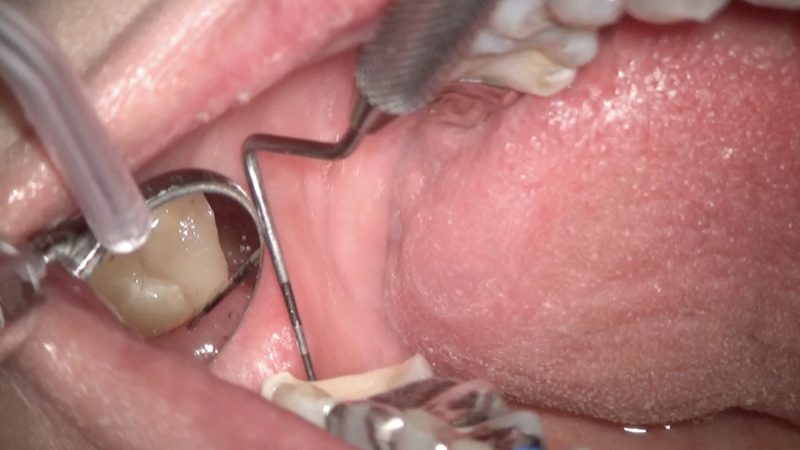
遠心の臨床的歯冠長は約3ミリです。
クラウンの厚みを得るために2ミリほど歯を削ると臨床的歯冠長は1ミリになってしまいます。
今回は遠心にクラックがあるので十分なフェルールを得たいので、クラウン治療をするにあたり歯冠長延長術を強く勧めました。
歯冠長延長術は簡単に言えば、歯肉の下に埋もれている歯を出すために歯肉を切除する治療です。
というよりこの処置を加えないとクラウンの適応症ではないことを説明し納得してもらいました。
多くの患者さんはこの治療法を初めて聞き、最初は驚きます。ほぼ全員。
どれだけ多くの患者さんが適応症から外れたクラウンの治療をされているかを物語っています。

歯肉を切るなんて痛いんじゃないの?と思われるのは当然のことですが、私が覚えている限りでは全然痛くならなかったという患者さんが殆どです、というより今のところ全員です。
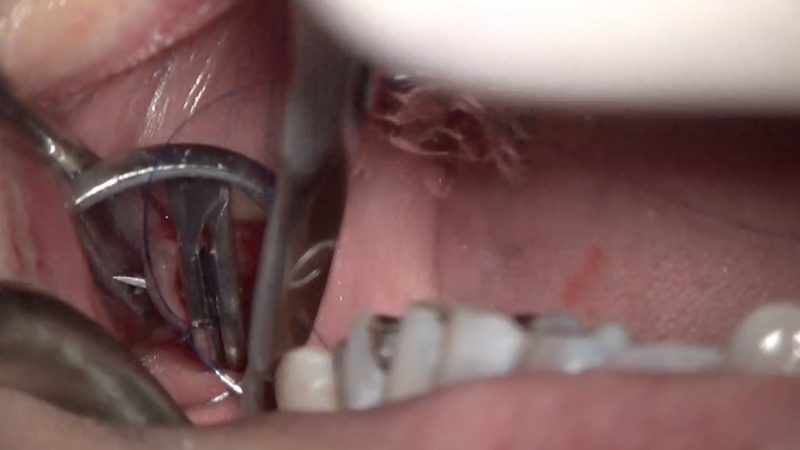
過酷な口腔内で長期間トラブルなしで働いてもらうためにはできるだけクラウンに有利になる環境にして、少しでも不安要素を排除しておくことが大事だと強くそのように考えています。
抜糸時
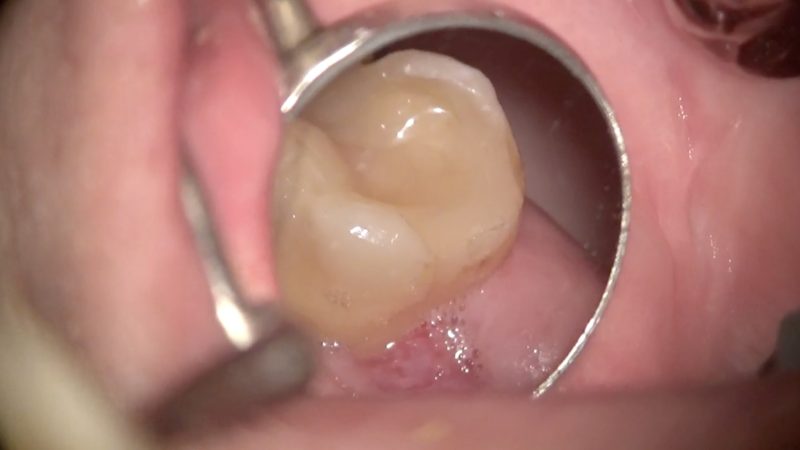
術後約2週間。
痛みは全く無かったけど糸がチクチクしてたとのことでした。
十分な臨床的歯冠長が得られました。
1ヶ月待って縁上で形成をして仮歯を装着します。

一番奥の歯ですが、ミラーテクニックで形成ができるので頬っぺたを無理に引っ張らないししかも正確に形成ができます。
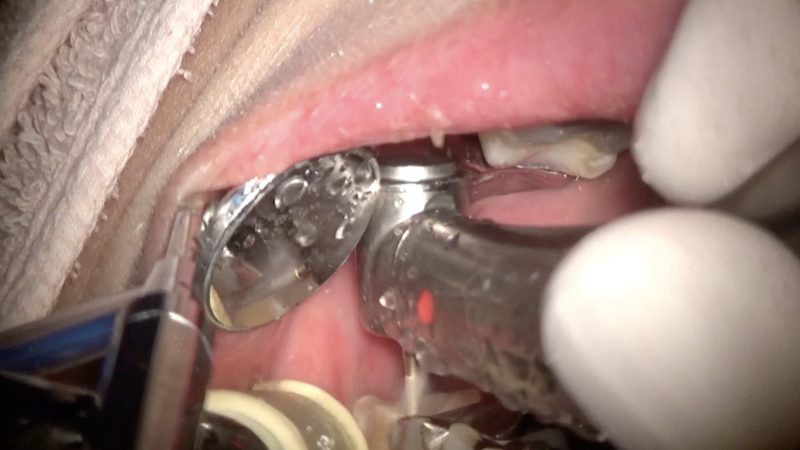
患者さんは歯を削って歯が弱くなるという呪縛にとらわれているので、来院時はいつも表情が暗いです。
歯冠長延長術から約3ヶ月後に縁下の形成を行い印象をとりました。

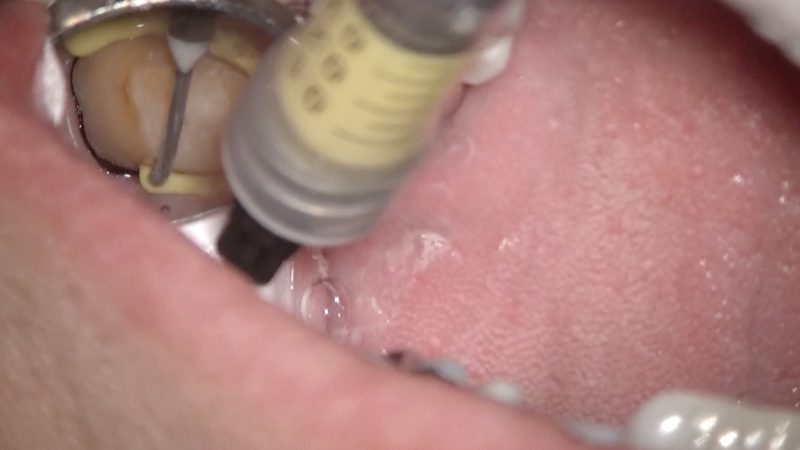
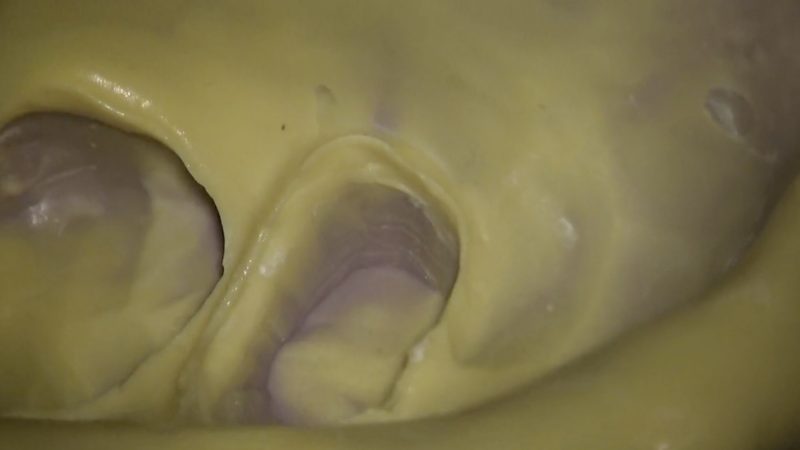
今回のクラウンは患者さんと相談してメタルのクラウンを選択し、適合の良いクラウンを装着しました。

メタルクラウン治療費:約15万円+使用した金属代
歯冠長延長術:3万円
治療回数(クラウン):4回
材料を指定する患者さんがいますが、歯科技工士が一番慣れている材料を使うのが一番良いと私は考えています。
私が依頼している歯科技工士は石膏の管理はもちろん、鋳造する前の埋没操作時の気温・湿度の記録を何十年ととり続け、適合精度に関係する要因を自分の感覚と客観的なデータを融合して満足のいく高い適合精度を有したクラウンを製作してくれます。
合金の種類はたくさんありますが、彼らが長年蓄積したその経験と結果から、彼らが使用する合金に行き着いたのだから私は安心して依頼しています。
単純に20金だと適合が良いだとかe-maxだから適合が良いとか、本質とは全く違うことを言っているような気がします。
さて、患者さんは治療が終わるまで終始浮かない顔をしていました。
次の治療予定の歯は右上5の予定で、ODインレーが装着されており、近心には虫歯もありクラックもあります。
もしかしたらこの歯もクラウンになるかもしれない事は伝えていましたが、ちょっと休みたいという事で連絡をもらうことになりました。
それから10ヶ月。
右上の治療をしたいと連絡があり、久しぶりにお見えになったときの表情はとても明るい表情になっていました。
左上の咬合痛は完全に消失していました。
右上5は予想していた通り象牙質にクラックが入っており、近心のう蝕を除去するとMOD形態になったのでクラウによる治療を提案しました。
患者さんの答えは、「はい、お願いします」
でした。
初発の虫歯であったら第一選択はレジン修復です。
この場合であればできるだけ健全歯質を温存する適合の良いレジン修復を提案します。
でも何故かエナメル質を削りたくないという患者さんはすでに大きなインレーが入っていることが多いです。
インレーになってこんなに歯を削ってしまった後悔からくるものなのでしょうか。
大きなインレーで健全歯質を失った歯は最早レジンの適応症でないことが多いです。
今回は同じような顕微鏡治療をしていても提案する治療法が異なっていたケースでした。
顕微鏡という共通項で括られる治療をしていても、バックグラウンドや経験、感受性は歯科医師によって様々。
同じ患者さんの歯であっても、顕微鏡を覗いて見ているその先は実は違うものが見えているのではないかとさえ思います。
患者さん自身がイメージしている思い込みと、歯の現状が乖離していることはよくあります。
顕微鏡で現状を見せてあげるとその隔たりを埋めることができます。
この患者さんの右上のクラウンの治療については追ってブログでご紹介しますね!
おもて歯科医院
歯学博士
表 茂稔



