2019
10/18
「なるべく削らない」MIの解釈と誤解
- 2019.10.18
- ブログ歯記
- 虫歯・ 顕微鏡精密レジン充填
「当院は歯を削らない・抜かない治療をおこなっています。」
患者さんには心地の良い響きのフレーズ。
現実を逃避するには都合の良い言葉なのかもしれません。
最近はMI(最小限の治療)を謳う歯医者が増加しており、患者さんもなるべく削りたくないというお考えの方も増えています。
このMI(最小限の治療)をどう解釈するかによって患者さんに提案する内容が大きくかわります。
まずMIの定義を確認しましょう。
MIとはMinimal Interventionの略でFDI(国際歯科連盟)が2002年に声明を発表しています。
FDI POLICY STATEMENT (Vienna, Austria, 2002)
1)口腔内細菌叢の改善
う蝕は感染症であるから、まず最も重要なことは感染そのもののコントロール、すなわちプラークを除去し、糖分の摂取を制限することが必要である。
2)患者教育
患者にはう蝕の成り立ちを説明し、同時に食事指導と口腔清掃指導を通してみずからもう蝕リスクの低減を図る必要があることを説明する。
3)エナメル質および象牙質のう蝕でまだう窩を形成していないう蝕の再石灰化
唾液は、脱灰と再石灰化のサイクルにおいて重大な役割を演じているので、量的および質的に評価されなければならない。
エナメル質の白斑や、う窩を形成していない象牙質う蝕は、その進行が停止したり治癒したりすることが証明されている。
したがって、そのような病変に対しては、まずは再石灰化療法を行って経過観察すべきである。
病変が拡大したかどうかが経過観察によって確認できるよう、病変の範囲は客観的に記録しておく必要がある。
4)う窩を形成したう蝕への最小の侵襲
歯質を削るという外科的な介入は、たとえば、う蝕の進行を停止させることができないう窩がある場合や、機能的あるいは審美的な要求がある場合に限るべきである。
歯の切削に際しては、極力天然歯質を保存するよう努め、切削するのは破折しそうなエナメル質と感染した象牙質のみに限定すべきである。
この切削操作には、状況に応じて、手用器具、回転器具、音波・超音波装置、エアーブレージョン装置、あるいはレーザー装置が用いられる。
窩洞はほとんどの場合、感染した象牙質 の広がり具合によって決まるので、一つひとつ違った形になり、あらかじめ窩洞の形が決められるものではない。
窩洞の大きさを最小限にすることで、グラスアイオノマーセメントや、コンポジットレ ジンなどの接着性材料で修復することが可能となる。
グラスアイオノマーセメントは、中程度に脱灰した非感染象牙質の再石灰化を促すとするいくつかの報告はあるが、この点については、さらなる臨床研究が必要である。
5)欠陥のある修復物の補修
修復物の除去においては、結果として健全歯質もいくらかは削除することになるので、窩洞のサイズが大きくなることは避けられない。
臨床的判断に従い、それぞれの状況に応じて、修復物全体を再修復する代わりに補修をするのも一つの選択である。
日本歯科保存学会 う蝕治療ガイドラインより
では、当院のう蝕治療を実際の患者さんでご紹介します。
患者さんは50代女性。
患歯は左下4(第一小臼歯)
自覚症状は無し。
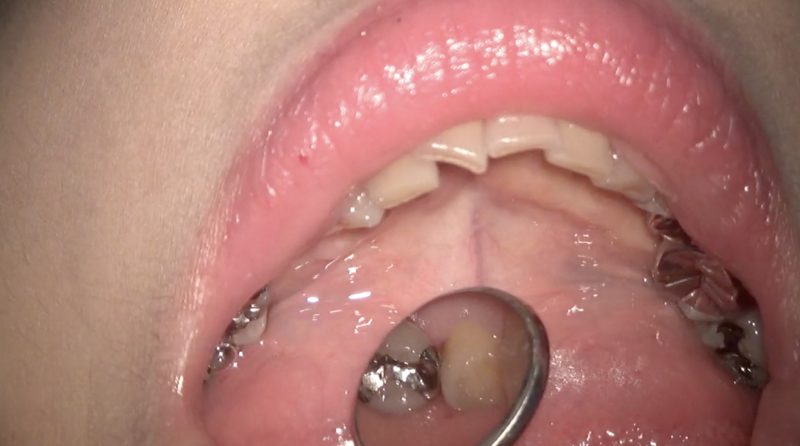
う蝕(虫歯)には歯冠部う蝕と根面う蝕があり、隣接面う蝕は歯冠部う蝕の中に入ります。
歯冠部う蝕の検査法には
・視診
・触診
・X線
を併用すること、隣接面う蝕には上記に加え透照診が有効とされている。
内科のように血液検査の数値を客観的に評価するのではなく、う蝕の検査法は全て歯科医師の主観によって評価されます。
う蝕治療をするかしないかの評価基準の一助として患者さんのカリエスリスクの高低があります。
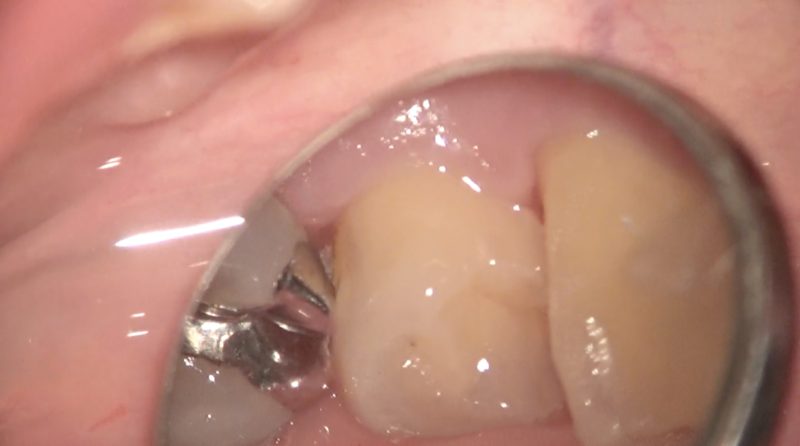
私がかつてアルバイトをしていた人気の歯科医院は、歯医者一人当たり1時間に6〜8人を見ていました。
一人の患者さんの口の中の状況を詳しく見ることはできませんでしたし、隣接面う蝕はかなり見逃していたと思います。
隣接面う蝕は非常に見逃されやすいう蝕で、定期検診にきちんと通っていたにもかかわらずある日突然神経を取ります、と言われた患者さんもいらっしゃるのではないでしょうか。
現在ではう蝕の検査法で視診は大きな役割を果たしていますが、顕微鏡は非常に有効な武器になります。
当院は隣接面う蝕に顕微鏡と透照診を組み合わせた検査をよく行います。

X線で隣接面う蝕を検知できるのは、結構う蝕が進んだ時なのだと個人的には思います。
顕微鏡プラス透照診が現在のところ感度が一番良いように思います。
隣接面は不潔域なので、よほど口腔内の清掃状況が良好でシュガーコントロールもできて自制できる人以外治療を勧めます。
一見C1のような初期虫歯に見えるものさえ、深く進行している場合があるので隣接面う蝕の治療介入判断は難しいです。
初発のう蝕なら治療法はレジン修復が第一選択になります。
当院では可能な限りラバーダムをしています。
理由は呼気中に含まれる湿度が接着を阻害するからです。
唾液を排除することはもちろんです。
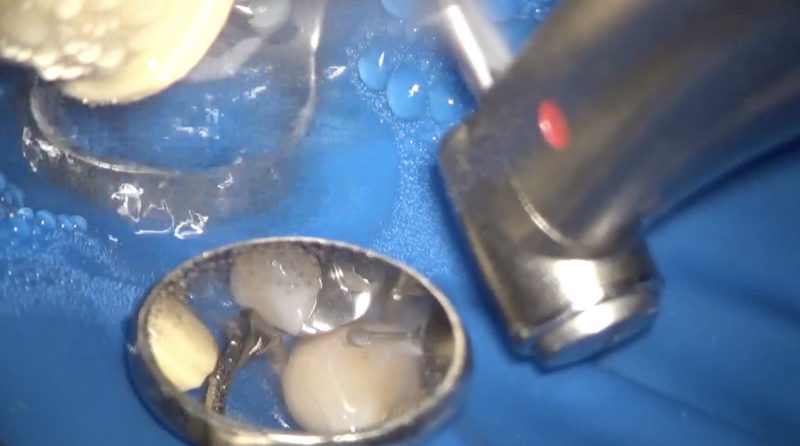
歯を削らずに再石灰化を期待する方法がMIの定義の中に含まれていますが、よっぽどデンタルIQが高い患者さん以外は危険を伴う方法だと思います。
隣接面は不潔域です。
う蝕の進行状況を評価できるような場所ではありません。
とても見えずらいところにできるからです。
隣接面象牙質内1ミリまで進行したう蝕は29%が8ヶ月以内に進行し、20ヶ月後には56%、36ヶ月後には69%が進行していたとの報告があります。
象牙質内0.5ミリよりも1ミリまで進行していたう蝕の方が有意に進行するので、修復処置は0.5ミリより深いう蝕で行うことを推奨しています。
どうやって検査するの?!笑
とてもじゃないけど現実的ではないです。
イタリアのRicucci先生は歯科医院の隣に病理検査室を併設し、ご自身で病理切片を作製し興味深い報告を多数されている先生です。
私たちがC1と呼んでいる初期虫歯でさえも、かなり深部まで細菌が侵入し歯髄(歯の神経)が炎症性の反応を呈していることを報告しています。
MIの定義では多少の細菌があったとしても臨床的に問題ないとされています。
それはそれで真理なのでしょう。
ただ問題はコントロールしにくい隣接面なので、とかく後手後手になりやすいことなのです。
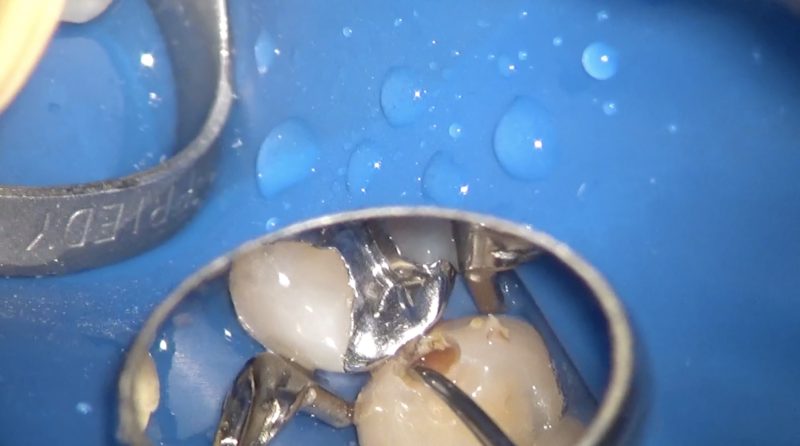
ミラーテクニックが使える顕微鏡歯科医師なら隣接面う蝕を再石灰化療法で云々する考えは甘いことをよく理解できると思います。
よっぽどデンタルIQが高い患者さんとちょっとした異変を見逃さない歯科医師だけが行える治療法だと私は思います。
下手をすると、気付いたときには抜髄(神経を抜くこと)という危険が大いにあります。
歯を守るつもりが返って歯を失う危険に晒してしまうこともあろうかと思います。
う蝕除去は必要最小限にするため、う蝕検知液も参考にします。
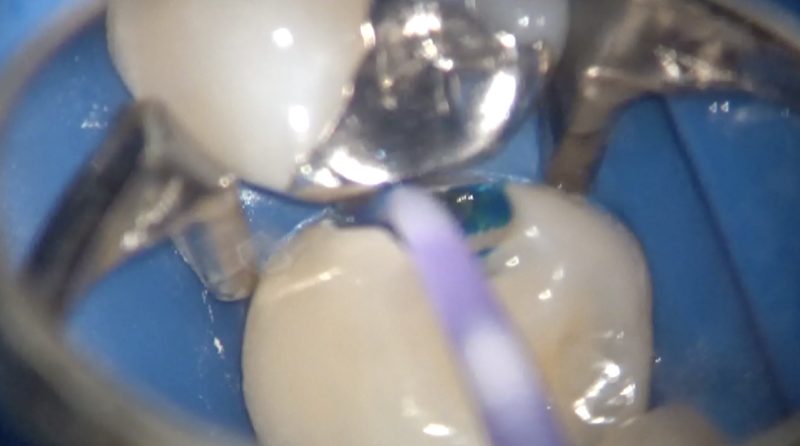
染色した部分、色、硬さを指標に削ります。
ミラーテクニックが使える顕微鏡歯科医師のレジン修復がMIの理念に一番近いのかもしれません。
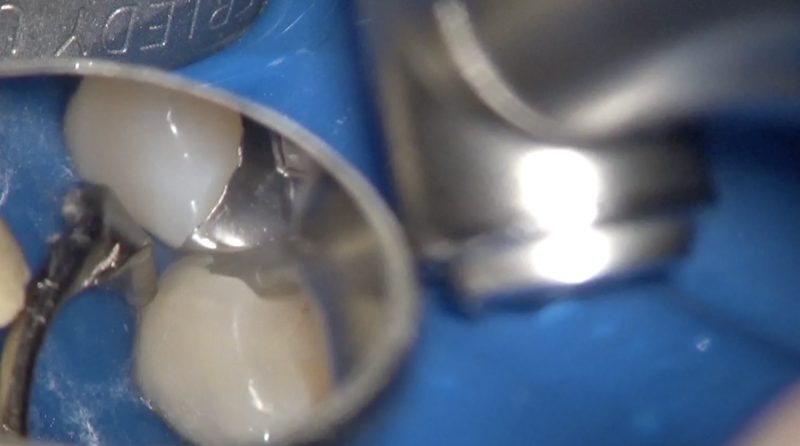
う蝕除去をしながらレジンを精密に充填できる形態を予測しながら窩洞を整えます。
この形態も歯科医師の主観によるもので経験という尺度が入ります。
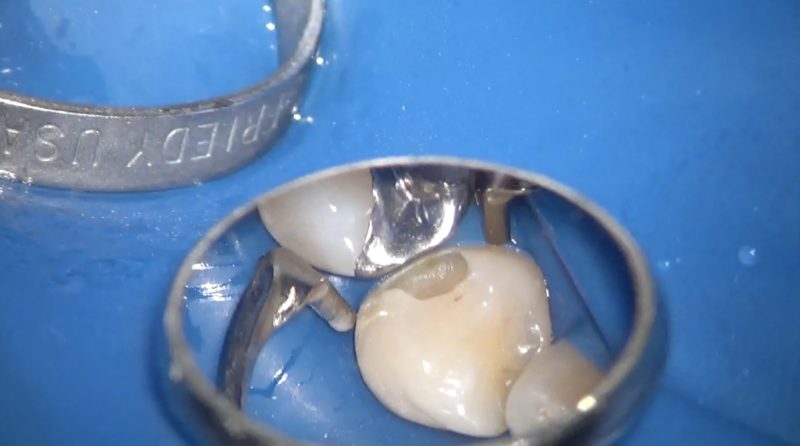
不潔域である隣接面に充填したレジンが不適合であれば、新たな虫歯の種を蒔くことになってしまいます。
保険で治療してある隣接面レジンの大部分が不適合で、不潔域の不適合のレジンの直下に沢山の歯垢が溜まっている光景を今まで嫌という程見てきています。
これでは本当の意味でのMI治療にはなりません。
マトリックスの設置はレジン修復の精度を左右する重要な操作です。
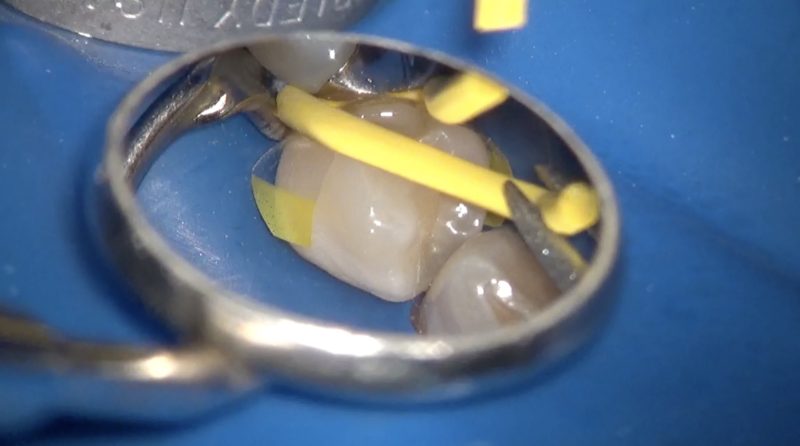
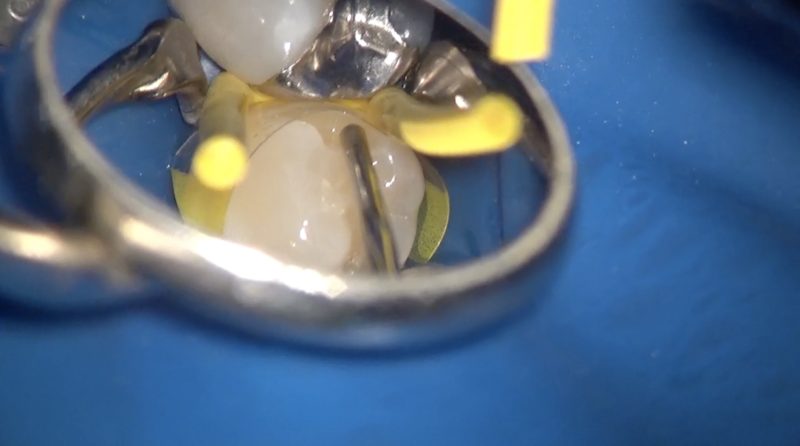
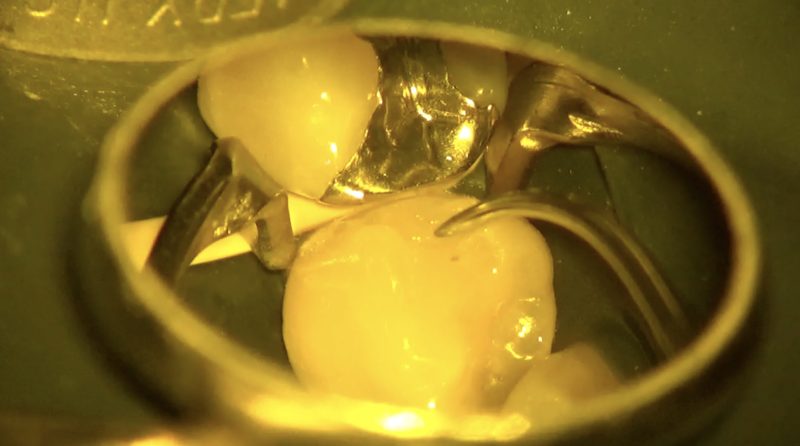
隣接面は不潔域なので段差や隙間のない精度の高いレジン修復が望まれます。
舌側
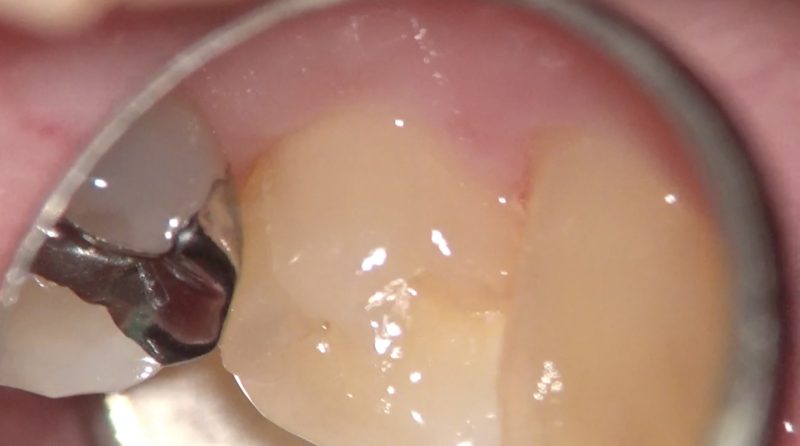
頬側
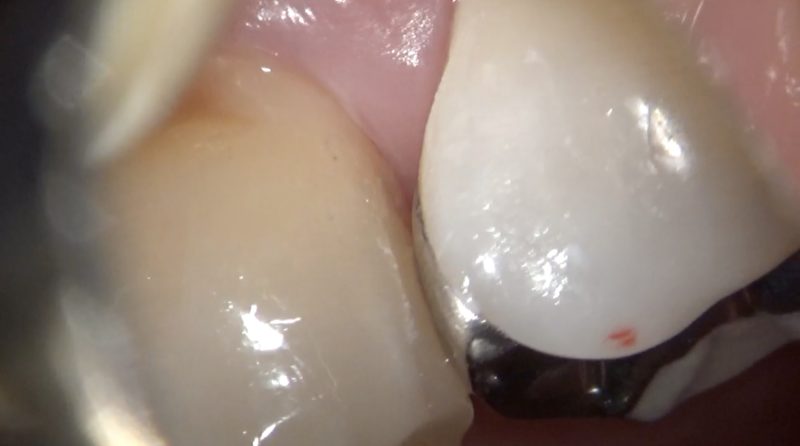
フロスが滑らかに通るようなレジン修復。
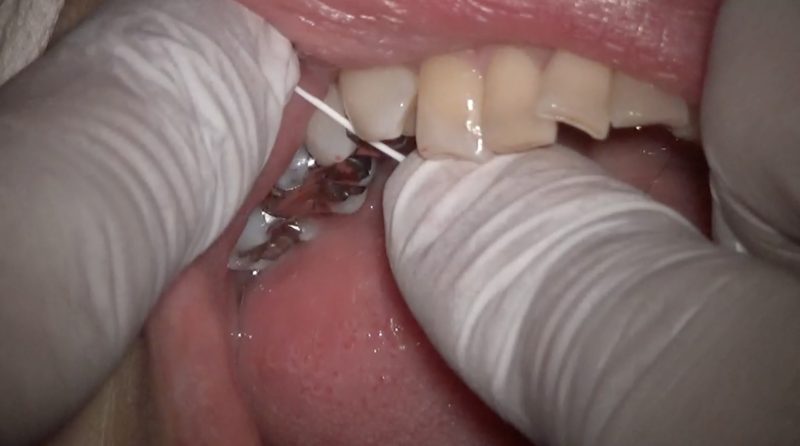
フロスが引っかかるレジン修復は言語道断。
顕微鏡精密レジン修復
治療回数 1回
治療費 53,000円 税別
患者さんの中には歯を削らないことが良いことだという断片的なものが一人歩きしてしまい、会話をしていても噛み合わないことが時々あります。
まとめ
・隣接面う蝕に関しては、再石灰化療法は慎重に行ってください。
・レジン修復はMI治療として有効な治療法ですが、隣接面の適合性度が良いレジン修復を行うには歯科医 師の高い技術が必要。
・治療後は砂糖摂取のコントロールと口腔衛生状態を清潔に保つこと。
おもて歯科医院
歯学博士
表 茂稔



