2020
8/29
親知らず抜歯と歯冠長延長術を同時に
- 2020.08.29
- ブログ歯記
- ミラーテクニック・ 親知らず・ 顕微鏡歯科治療(マイクロスコープ)
外科処置は何度もやるとなると気が重くなりますよね。
患者さんの負担を出来るだけ軽くする為に、低侵襲で少ない回数で済むように心がけています。
患者さんは30代女性で左下6に虫歯があり治療を開始しました。
既に治療されていた歯ですが、歯髄近くまで大きく虫歯がありしかも破折線もあったのでクラウンによる治療を選択しました。
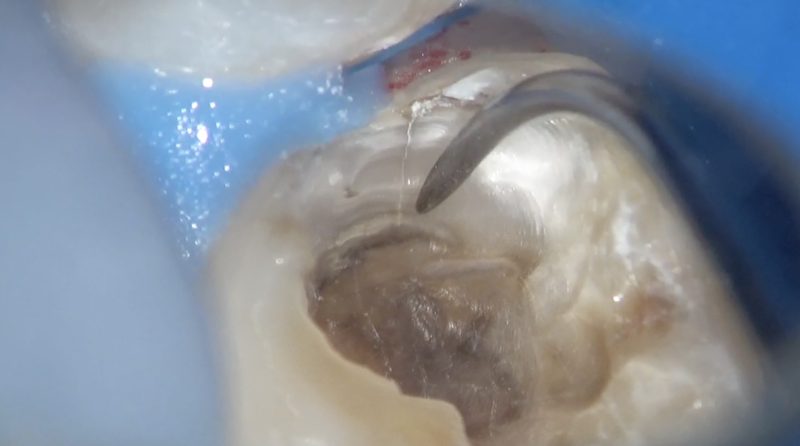
しかし臨床的歯冠長が少ない為、このままクラウンを被せても脱離しやすい不安定なクラウンになることが予想されます。
臨床的歯冠長とは歯の背丈のことでよく帽子に例えるのですが、帽子を深く被ると脱げにくいですね。
これは臨床的歯冠長が十分にある状態です。
逆に浅くかぶると脱げやすくなります。
これは臨床的歯冠長が足りない状態です。
脱離するクラウンは最悪です。
最大の理由は象牙質が剥き出しになるからです。
象牙質には象牙細管という無数の管があり歯髄にまで伸びています。
歯髄と象牙質は複合体で一心同体です。
象牙細管
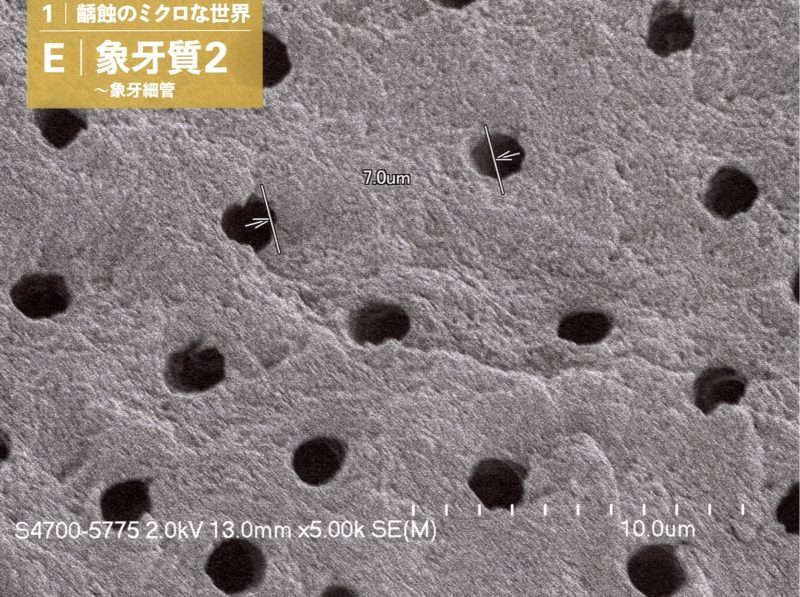
走査電子顕微鏡で旅する口腔のミクロな世界 神山卓久著 医歯薬出版株式会社
修復物の脱離により象牙質が露出すると、この象牙細管内に細菌が侵入します。
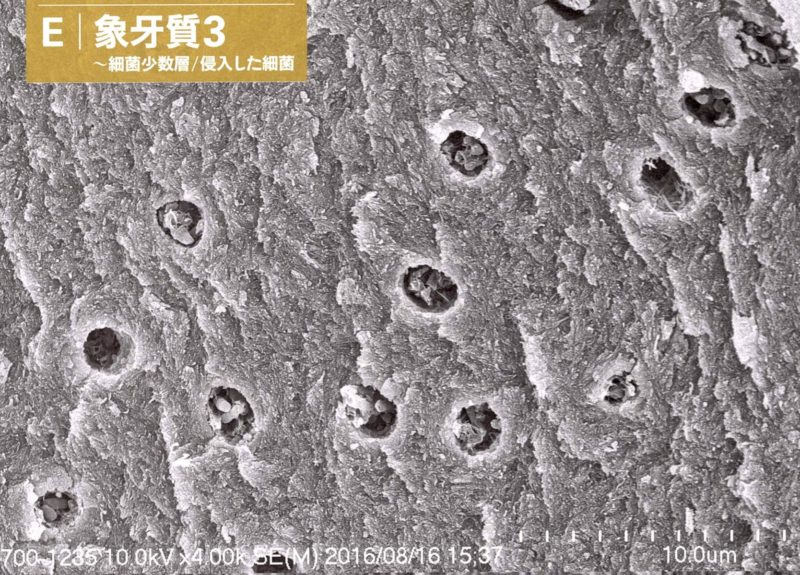
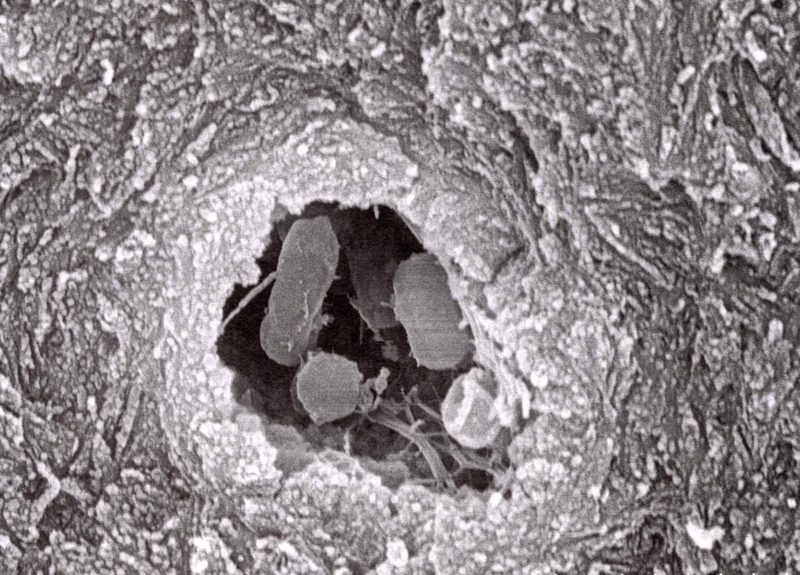
走査電子顕微鏡で旅する口腔のミクロな世界 神山卓久著 医歯薬出版株式会社
脱離をすれば気づきますが、脱離をする前の緩んだ状態が長期間であれば細菌の漏洩に気づかないままになるのも心配です。
過酷な口腔内で長期間人工物を良好に維持するためには、その適応症になるように環境を整えなければいけません。
当院では歯冠長延長術は多く行う外科処置の一つです。
この患者さんは同側の親知らずも斜めに生えています。
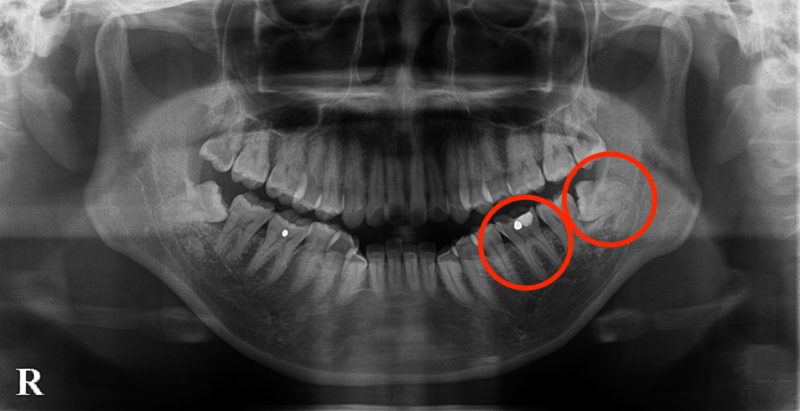
患者さんも親知らずを抜歯することに積極的だったのでこれらの外科処置を同時に行うことにしました。
親知らず
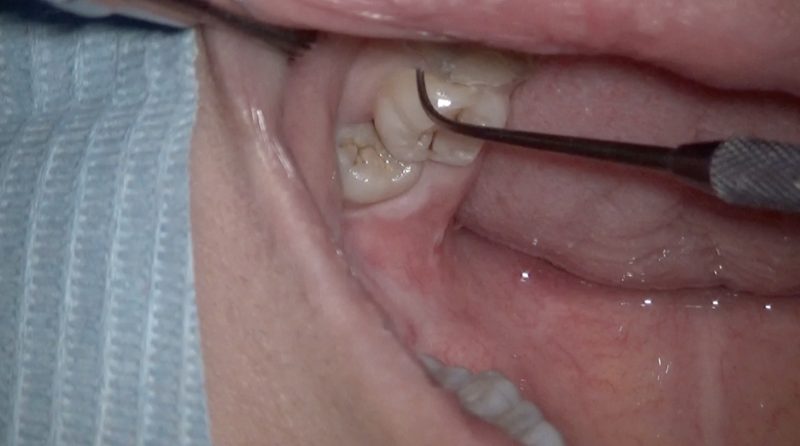
左下6は予め仮歯をつくっておきました。
仮歯を外した状態
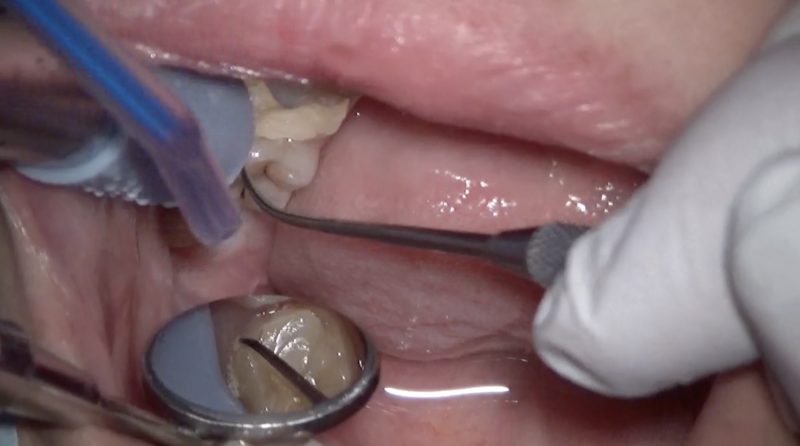
切開を最小限にし、歯冠を切断します。
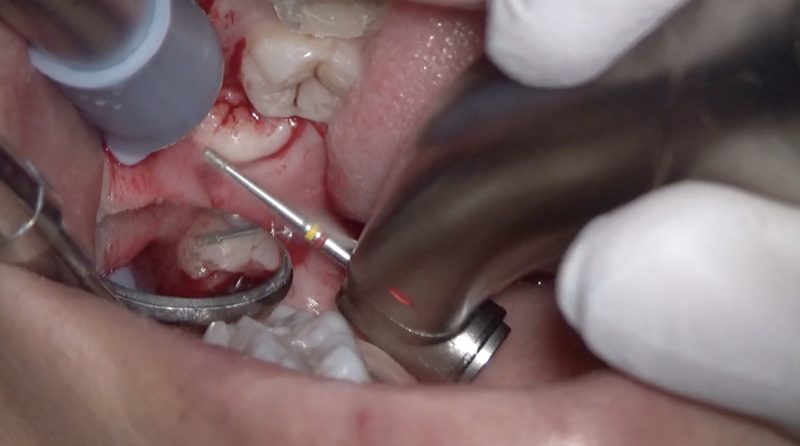
親知らずを抜くことが目的ですが、隣の歯を無傷にすることが何よりも大事です。
そのためにはミラーテクニックで「見ながら」歯冠切断すると安全です。
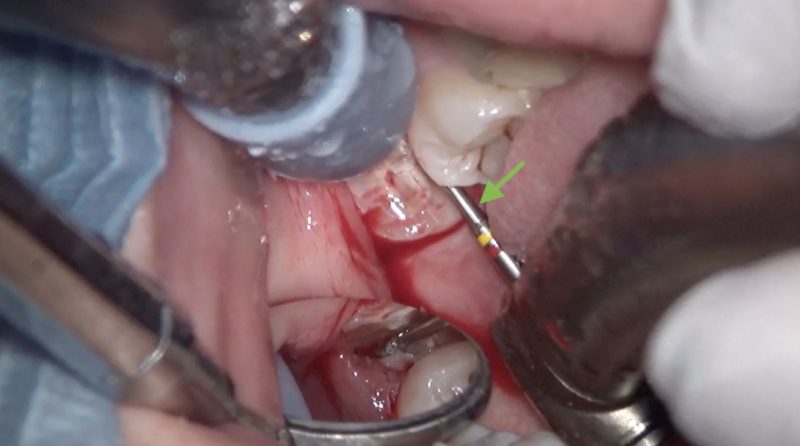
歯を削るバーにはもちろん刃はついていますが、刃のないシャンク(緑矢印)部分が歯にあたってしまうと削れてしまいます。
どんなに機動性に優れた顕微鏡を使おうが、患者さんの頭位を変えようが頬っぺたを引っ張ろうが口の中に顕微鏡を入れられない限り直視では絶対に見えません。
一事が万事で、シャンクが隣在歯に当たっていないかどうかを気にする歯科医師か、気にしない歯医者かで他の処置の内容がなんとなく解ります。
ミラーテクニックで顕微鏡治療をする歯科医師は細かいところまで配慮できると思っていますし、その細かい事こそとても大事な事だと考えています。
歯冠を削除していくと次第に深部へと進みますが、顕微鏡は双眼なので奥行きがわかります。
最近カメラタイプの拡大装置が販売されて物凄い勢いで売れているそうです。
カメラで映し出された映像をモニターを見ながら治療するそうです。
私の感触ではミラーテクニックができる先生が使っているということはないように感じています。
このカメラは単眼でしかも2画面のモニターなので奥行きがわかりません。
片目をつぶって治療しているという事です。
極端に言えば突き当たりを触って初めてここが底なのか、とわかるわけです。
例えば下歯槽管に近いところをバーで削る場合、削ってしまった時に初めて底の部分がわかるのです。
医科で使用する内視鏡は確かに単眼です。
映像がハイクオリティになれば立体的には見えるかもしれません。
トレーニングをすれば2次元の壁は越えられるそうです。
別に他の歯医者が何を使おうが全くどうでも良いのですが、若い歯科医師があまりわかっていない先生からレクチャーを受けているのが若干心配です。
そう言えばYouTubeでも顕微鏡の使い方を研修医や歯科衛生士に教えている動画がありましたが、その先生は直視しかできないようなので見えていない顕微鏡の使い方をレクチャーしていました。
クラウン形成を前提として直視でのポジショニングを説明していました。
動画中でその先生は「ミラーテクニックは難しいので直視で」という言葉を何回も使っていました。
確かに歯は拡大して見えているのですが、クラウンを形成するという目的では全く見えていないのです。
これは本気で言っているのでしょうか?
それとも自分に嘘をついているのでしょうか?
素人なら拡大された歯を見て「わーっ!すごーい!」というのはわかります。
歯科医師がこれをクラウン形成するという目的で「見えている」というのであればかなりの低レベルだと思います。
何をしようが自由です。
ただ、見えない顕微鏡治療が顕微鏡歯科治療だと若い歯科医師に認識されるのがとても嫌なのです。
直視しかできない先生から指導してもらった若い歯科医師や歯科衛生士には早く違和感を持ってもらいたいです。
指導する先生も、「自分はミラーテクニックが難しくて修得できなかったけど、君たちはたくさん練習してミラーテクニックで見える顕微鏡治療を行ってください。」と言って貰いたいです。
そもそも私たちは従来の歯科治療よりも良い治療をしたくて顕微鏡歯科治療を始めました。
それは「見るため」に顕微鏡治療を始めたわけで、死角で見えないところはスルーじゃおかしいでしょ?
結構自信満々で見えていない顕微鏡治療法を教えていたのでびっくりしました。
舌側も見ながら処置できればとても安心です。

歯冠を分離して除去します。

余計なところを削っていないので出血も少ないです。
あとは歯根を抜きます。
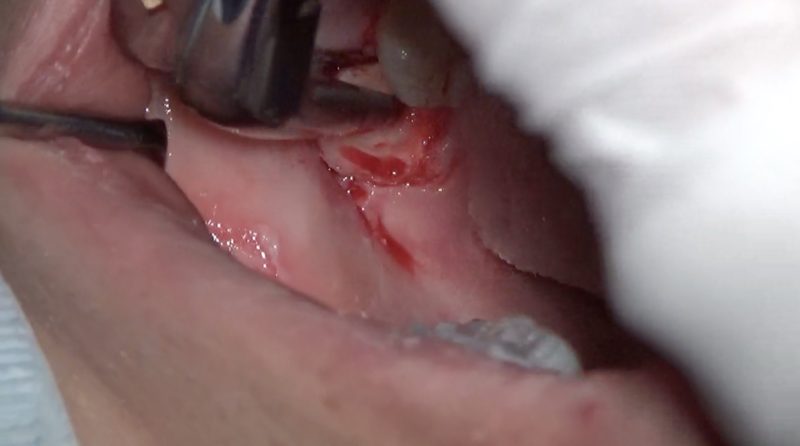
続いて6の歯冠長延長術です。
ほんの少し臨床的歯冠長を増やします。
切開

骨削除
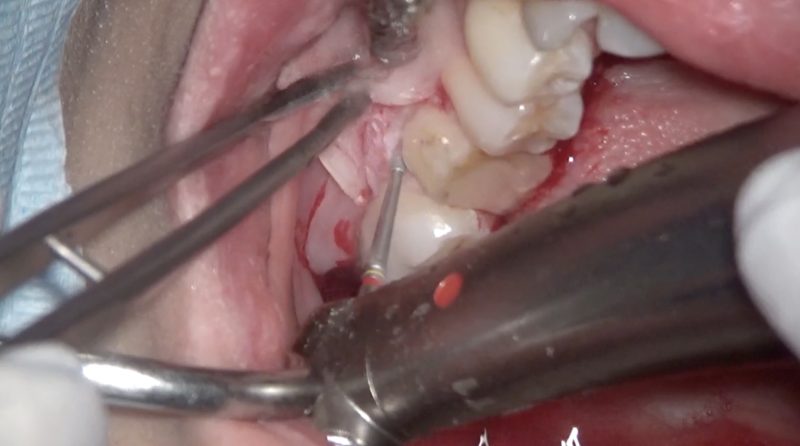
仮歯を装着して終了。
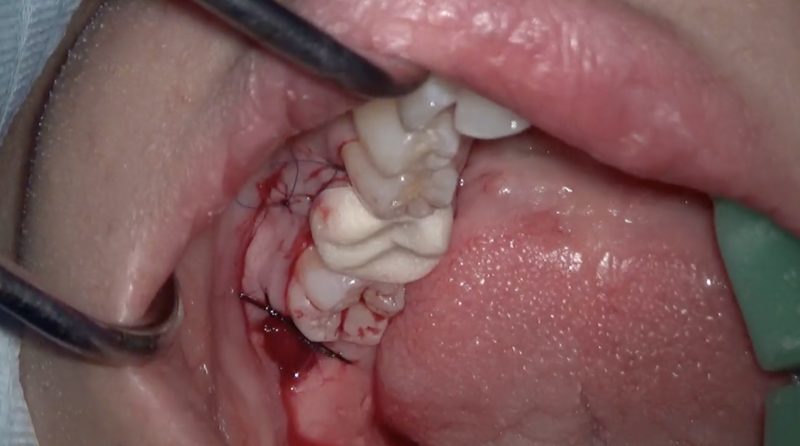
後日患者さんに術後の様子をお聞きしたら全く痛みも腫れもなかったようです。
1ヶ月後縁上形成時

目的としていた歯冠長が得られました。
智歯抜歯:3万円
歯冠長延長術:3万円
先日ジルコニアクラウンを装着しましたが、3ヶ月の仮歯期間中1度も脱離せず安定した状態でした。
クラウンの形成は後日ブログにする予定です。
今回は患者さんが気が重くなる外科処置を同時に行い回数を少なくし、しかも腫れも痛みも全くない治療を紹介しました。
外科処置の回数を減らせれば患者さんは嬉しいですよね!
現在ではインプラントもその傾向にあります。
通常であれば
①歯を抜く(外科処置)
②3ヶ月以上待つ
③インプラントを埋入する(外科処置)
④3〜6ヶ月待つ
⑤二次オペ(外科処置)
⑥仮歯
⑦しばらく待つ
⑧最終的な補綴
という順序になり、外科処置3回に半年〜1年くらいかかります。
状態によりますが
①抜歯、インプラント埋入、仮歯装着(外科処置、同日)
②3ヶ月
③最終的な補綴
外科処置1回治療期間3〜4ヶ月というインプラント治療もあります。
これは前歯奥歯にかかわらず、適応症であればこのようなことができます。
特に前歯なら治療期間中の見た目に関してもとても良い方法だと思います。
おもて歯科医院では低侵襲で外科処置の回数がなるべく少なくなるよう努めています。
おもて歯科医院
歯学博士
表 茂稔



