2020
6/19
車の両輪、顕微鏡治療と予防行動変容
- 2020.06.19
- ブログ歯記
- 虫歯・ 顕微鏡精密レジン充填
歯科医療ではわかっている事もあればまだ解明できていない事もたくさんあります。
虫歯になってしまったらどうしたら長持ちさせることができるのか。
あなたが無関心でいれば一生虫歯と付き合うことになるでしょう。
患者さんは20代男性。
顕微鏡で検診をしてもらいたいということで来院されました。
上顎前歯が無症状ではあるが中等度の虫歯ができており治療をすることになりました。
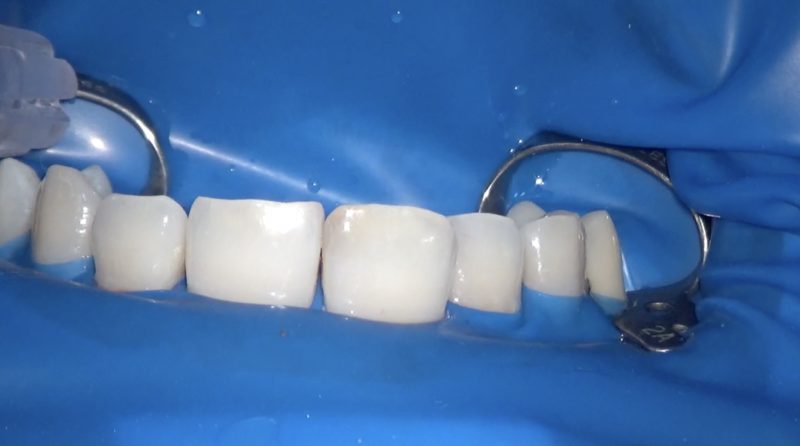
唇側からは虫歯があることはわかりません。

口蓋側から見ると明らかに虫歯ができていることがわかります。
虫歯は細菌が作り出す酸によって穴があく病気です。
現在では虫歯で穴が空いても、ブラッシングで綺麗に清掃しフッ素を活用して糖や酸性食品の摂取をコントロールすれば、削る治療をしなくても大丈夫だと考える非修復的方法もあります。
しかし隣接面う蝕ではなかなか管理が難しいので、私は修復的虫歯治療つまり削る治療を強くお勧めします。
隣接面に齲窩ができてしまうと物理的にブラッシングができません。
Ricucciによればホワイトスポットのような初期う蝕病変にでさえ歯髄組織(歯の神経)は反応し軽度の炎症状態に陥ります。
個人的には非侵襲性療法でう蝕の進行を止めることは素晴らしいことだと思いますが、象牙細管内に細菌が存在したままだと歯髄組織の持続的な炎症状態がとても心配になります。
ちなみにRicucciは、う蝕の除去を行うと歯髄組織の炎症は速やかに治ることを報告しています。
ただし、炎症によって壊れた象牙芽細胞は一生回復しない事も述べています。
現在シールドレストレーションという考え方がります。
深い虫歯で歯髄が露出しそうな時、少しくらいの虫歯を残したとしても窩洞辺縁をきっちり封鎖すれば臨床上問題ないという考え方です。
この臨床上問題ないという言葉は注意深く使用すべきだと考えています。
歯髄に軽度な持続的な炎症があったとしても、治療期間中に問題を起こすことは少ないでしょう。
しかし長期間で見た場合、組織に持続した炎症が存在することが良いわけありません。
この部分はまだ歯科医療でははっきりとした答えは出ていません。
今のところ私は、虫歯はきっちり除去する考え方を支持しています。
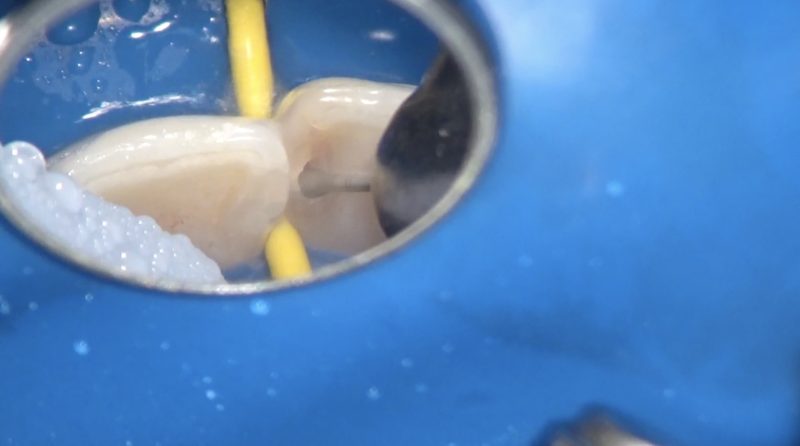
虫歯をきっちり取るということは、勘で削るわけにはいきません。
ミラーテクニックで見ながら削るべきです。

ミラーテクニックであれば、ミラーをわずかに動かすだけで死角を見ることができます。

隣在歯を誤切削する事もありません。
ミラーテクニックよりミラーを使わない直視を推奨する歯医者さんもいますが、もしそのような歯医者さんにおかかりになる場合はその利点をよく説明してもらった方が良いと思います。
私は直視は欠点が多いと考えています。
顕微鏡には必ずミラーが必要だと考えています。
虫歯を除去すると隣の歯にも虫歯が見つかりました。
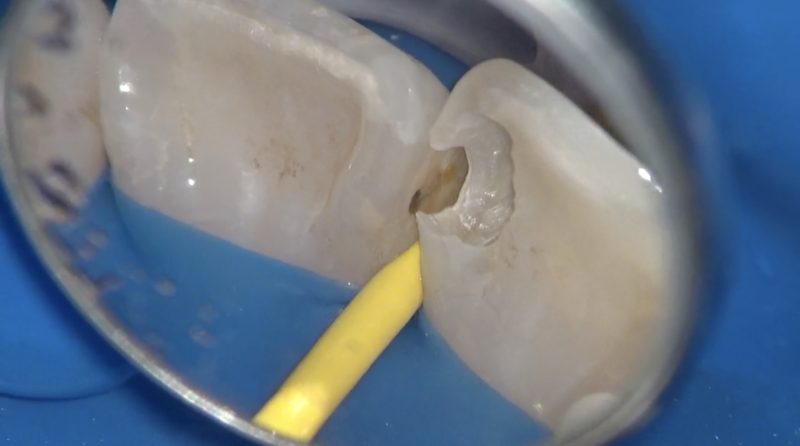
隣の歯も同様に虫歯をキッチリ取り除きます。

う蝕除去後歯面処理をしてからレジンを充填します。
歯面処理でさえ窩洞内の乾燥は歯髄への影響があるのでウェットボンディングがいいなど、いろいろな考え方があります。
接着は日本の製品が世界をリードしていますが、日本の製品で今更ウェットボンディングを生産しているところは、私は知りません。
信頼性のあるメガボンドを使用しています。

レジン修復では表層の酸素と触れている部分は未重合なので軽い研磨が必要ですが、形態修正をしてしまうとフィラーが剥き出しとなってしまいます。
私達のレジン修復は形態修正が必要ないようにジャストで充填します。
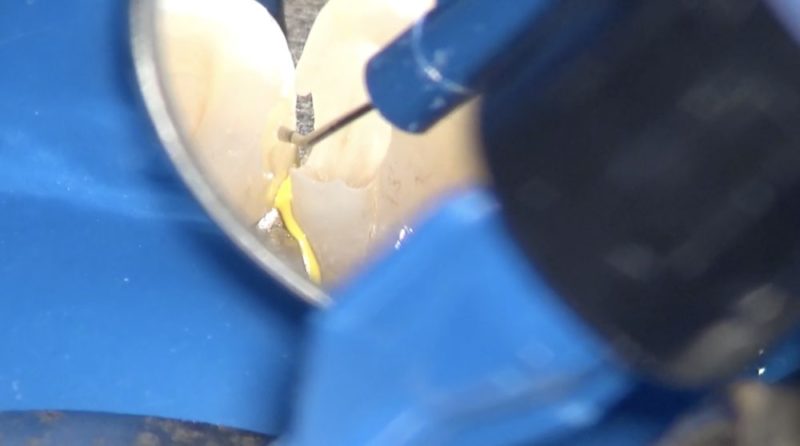
はじめからはみ出さないように顕微鏡とミラーを使って充填します。

レジンの表面張力を利用して適切な形態を付与します。
そのためにはミラーの角度を変えて多方向から立体的に形を捉えなければいけません。

ミラーテクニックで行わなければ立体的に捉えることはたいへん難しくなります。

一本の充填が終了したら、隣はマトリックスを設置して充填します。
マトリックスを歯面にピッタリと適合させてレジンを流し込みます。

隣接面のレジンの壁ができたら、マトリックスを外してフリーハンドでレジンを充填します。

多方向から立体的にレジンを賦形していきます。

ちなみにレジン充填で使用しているこの細いチップは30Gで、麻酔で使う注射針と同じくらいの細さです。
このチップでレジンの量をコントロールしてジャストで充填します。
なぜなら形態修正することはあまり良くないことを知っているからです。
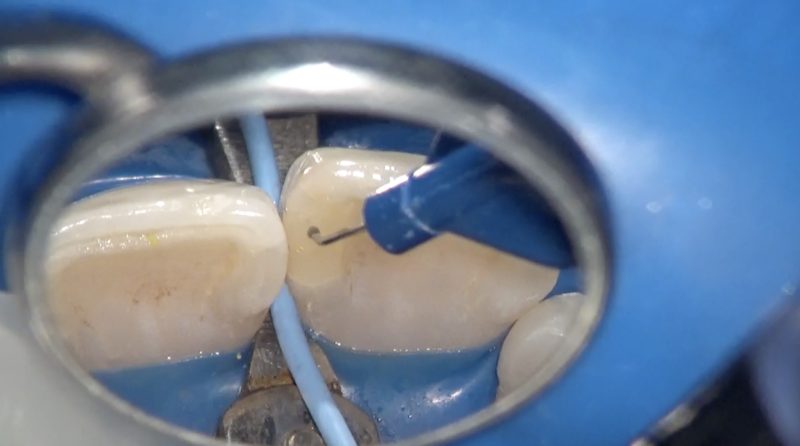
レジン充填のときに気をつけなければいけないことは多岐にわたりますが、湿度管理は接着にとって大事なことです。
口の中は湿度100%なのでラバーダムは使用したほうが良いです。
その際鼻も隠したほうが好ましいです。
厳密なラバーダムはそうらしいです。
鼻からも呼吸で術野に呼気が入ってしまうからです。

現在日本のメーカーから顕微鏡の次世代型のカメラなんちゃらが販売されて売れ行きが良いそうです。
カメラからモニターに映し出して診療するそうです。
しかしこのカメラは単眼なので、要は片目をつぶって診療しているようなもので、立体的にものを捉えることができないのです。
私達がものを立体的に捉えることができるのは目が二つあるからです。
実体顕微鏡(マイクロスコープ)の定義は双眼です。
日本顕微鏡歯科学会ではこれを顕微鏡(マイクロスコープ)と同類とするのか波紋を呼びそうです。
このようなカメラは実は10年以上前からあったのですが、今頃また話題をよんでいます。
なにか機能が加わったのでしょうか。
あまり興味がないので調べていません。
私の主観ですが、たぶんミラーテクニックができない歯医者さんが興味を示すんだなあと勝手に思っています。
ただ非常に残念ですが、この機械も口の中に入れることはできないので、どんな角度から口腔外から撮影したとしても絶対に死角部分は見えません。
見えないところは手探り治療です。
私もまだ未熟な歯科医師ですが、物事には本質というものがあると信じています。
本質を追い求めている旅の途中です。
歯科治療において顕微鏡とミラーテクニックを修得しないということは、本質がわかってないなあと考えてしまいます。

今回のような前歯のレジン修復は必ず裏側から治療します。
すでに唇側に治療痕があったらだめですよ。
裏側からアプローチすることで審美的な心配がなくなります。
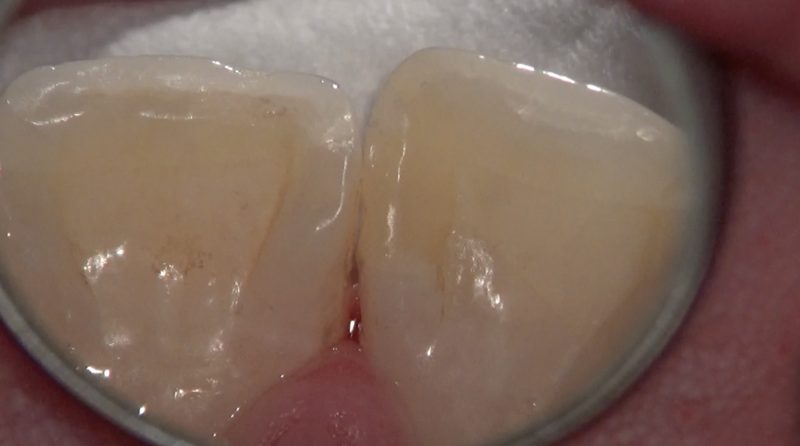
充填後口蓋側
唇側
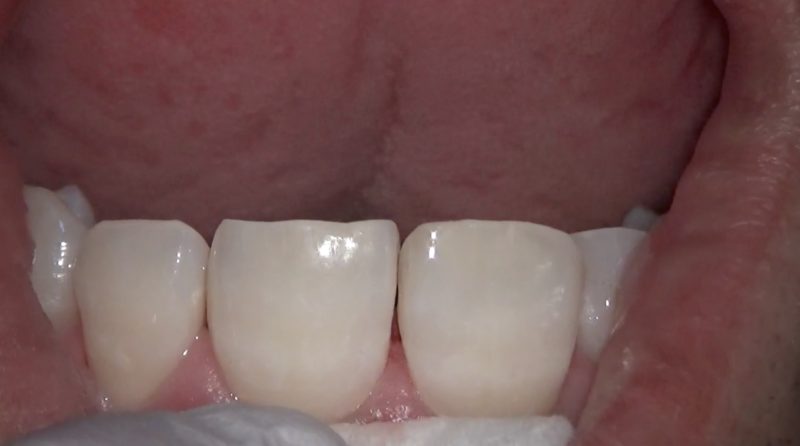
唇側はなにも触っていないので色も形も術前と比較して何も変わっていません。
適合の良いレジン修復によって隣接面にできた齲窩がなくなり歯垢の溜まりやすい環境は改善されました。
しかしこれではまだ片手落ちなのです。
虫歯になった原因が改善されていません。
そのためには患者さん自身が知識をもち、行動を起こすことが必要なのです。
虫歯の原因を知ること。
食生活。
フッ素の活用。
虫歯を作った自分自身が、なにかを変えないと新たな虫歯ができてしまうのです。
唾液は虫歯を防ぐ上でとても重要な働きをしています。
唾液がでてくる開口部は下顎の前歯の裏側の舌の下と上顎の奥歯の頬側です。
上顎前歯に十分な唾液の効果が現れるための時間は他の部位と比べると時間がかかります。
ですから特に飲み物で虫歯ができやすいので、どのようなものを飲むかが大切になります。
顕微鏡治療で精密な治療をすることはたいへん意味のあることですが、それだけでは虫歯の再発を防ぐことはできません。
他人任せではなく自分が変わらなくてはいけないのです。
顕微鏡治療後にはこのような説明をしています。
顕微鏡精密コンポジットレジン
治療費:右側 65,000円 左側38,000円
回数:1回
おもて歯科医院
歯学博士
表 茂稔



