2020
6/26
顕微鏡治療と判断と
- 2020.06.26
- ブログ歯記
- 顕微鏡精密クラウン・ 顕微鏡精密レジン充填
患者さん毎に病気の状態、要望、背景が異なります。
何をして差し上げるのが最良なのか。
患者さんとの会話、コミュニケーションを通して自分の持っている知識と技術の中からベストな方法を提案します。
その際に顕微鏡治療動画で患者さんの理解を得ることがとても役に立っています。
患者さんは50代女性。
以前左上7(第二大臼歯)の咬合痛でクラウンを装着した患者さんです。
インレーを治療した顕微鏡歯科医師と、クラウンを提案した顕微鏡歯科医師の私との違い
一度顕微鏡治療を経験しているので、とても理解力があるので治療方針を決めることがスムーズでした。
患歯は右上5(第二小臼歯)の近心にクラック(ヒビ)と虫歯があることがわかっていました。
隣の4(第一小臼歯)の遠心隣接面にも虫歯の存在はわかっていました。
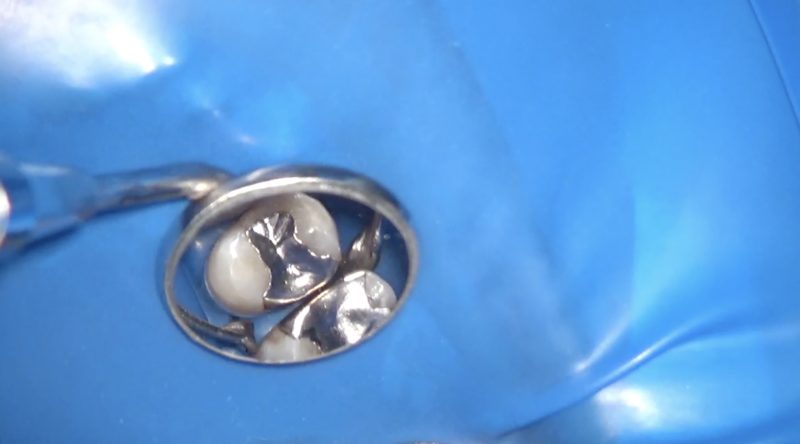
右上5にはすでにOD窩洞のインレーが装着されており、近心を切削するとOMD形態となります。
OMDインレーの利点は頬側舌側に残っている健康歯質を温存できることであり、欠点は近遠心の辺縁隆線を失って咬合を面横断するように削除されるので歯の破折の心配があります。
修復物作製上の問題点は、適合の良いインレーを作ることがとても難しいことです。
私はMOD形態であれば歯の全周を囲むクラウンを提案することが多いです。
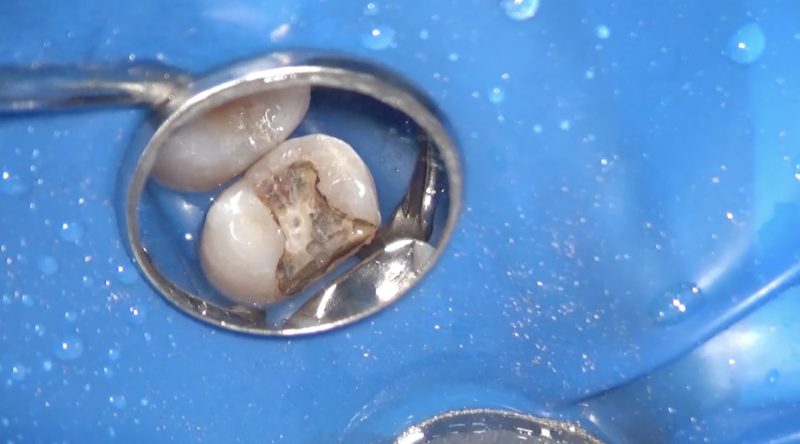
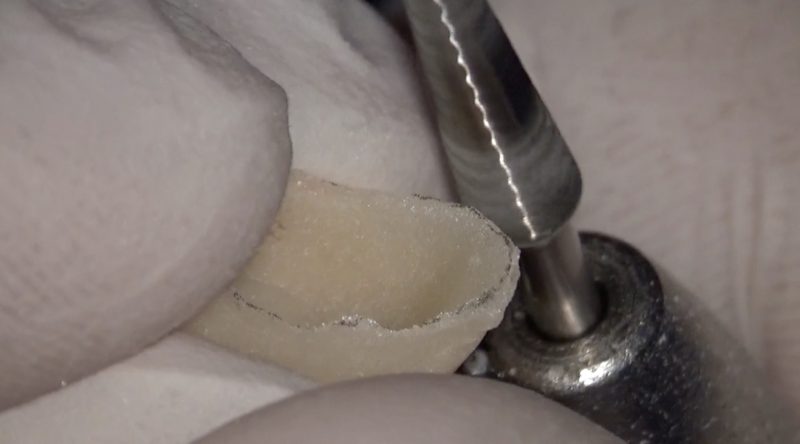
インレーを外した直後の窩洞内です。
咬合面中央を頬舌を分断するように削除しています。
窩洞内も良好な封鎖が保たれていたようには見えません。
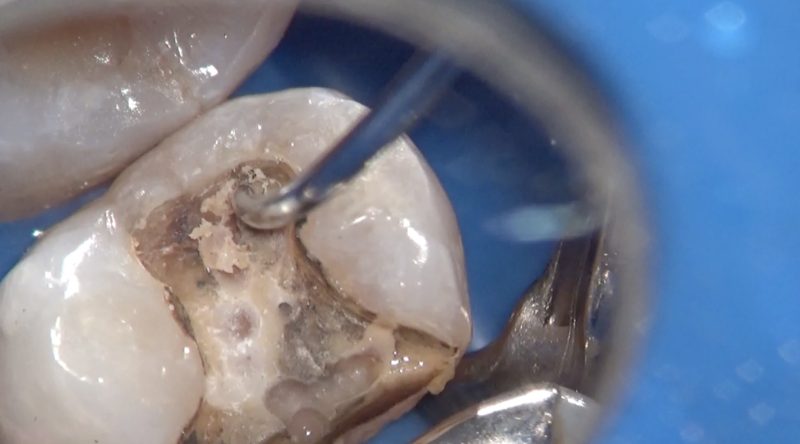
窩洞内を触診すると、湿潤したセメントはなにか汚染されているような色合いでした。
近心辺縁隆線にはクラックのようなものも認められます。

近心隣接面にはクラックとう蝕があったので切削していきます。
切削を進めるとエナメル・象牙境までに至るクラックが認められました。
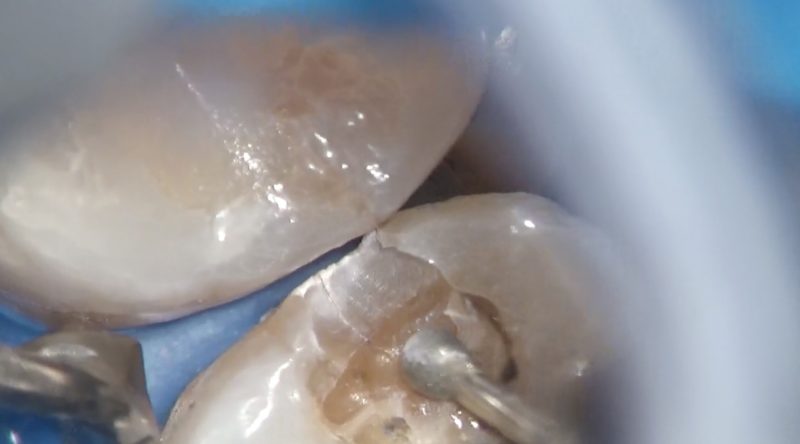
もう少し切削を進めると完全に象牙質に至るクラックを認めました。
クラックラインを強拡大で観察すると亀裂の隙間になにか詰まっているように見えます。

その亀裂の中に詰まっているものを私達は何なのかを知っています。
それは多量の細菌が詰まっているのです。
象牙質には象牙細管という無数の管が歯髄(歯の神経)へと通じており、象牙細管の直径は細菌の直径より大きいのです。
つまり象牙質に細菌の侵入を許してしまうと象牙細管から歯髄へと細菌が侵入してしまうかもしれないのです。
今回のような生活歯(神経のある歯)では、象牙細管内には流動体がはいっているのである程度の防御はできると考えられています。
これ以上クラックを進行させて歯髄へと通じる通路を広げないことを優先するならば、外側から歯を囲むクラウンのほうが有利なのではないかと私は考えています。
医療を行う人間であれば、治療を行うにあたりきちんとした根拠を求めると思います。
人によっては安易にマニュアルを求めるのかもしれません。
きちんとした根拠をエビデンスといいます。
エビデンスとは臨床研究による実証のことです。
人間は理論通り反応するとは限りません。
社会的・環境的・心因的要素などからさまざまな影響を受ける人間を対象とする医療は不確実であるのも事実です。
臨床研究なので被検者の選択、実験方法、研究デザインによってその結果をどのように読み取り、目の前の患者さんの治療に参考にするのかどうか、歯科医師一人ひとり判断は違うのだと思います。
同じ研究論文を読んだとしても、解釈の仕方や歯科医師のバックグラウンド、持っている技術によって治療方針は異なるでしょうし、患者さんの要望や背景によっても異なるのは当然だと思います。
今回もクラウン、インレー、レジン修復についての説明はしました。
患者さんは過去の左上7咬合痛の経験もあるのでクラウンを選択しました
右上5の前に4の遠心隣接面の虫歯の治療をします。
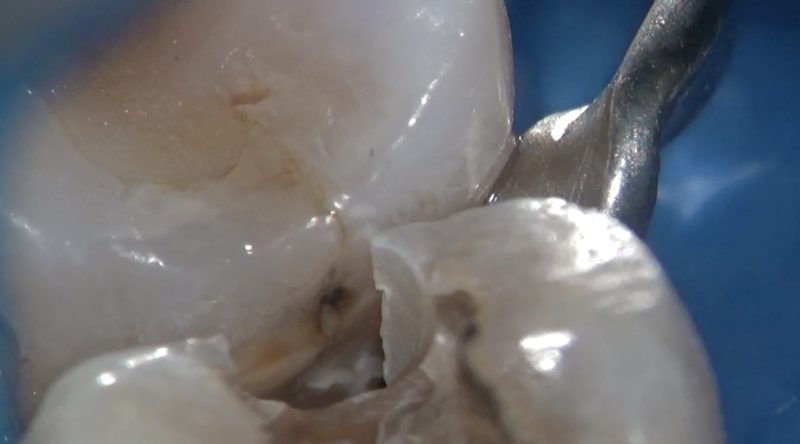
辺縁隆線のクラックは隣接面のう蝕の原因(?)と考えている歯科医師も多いと思うし、私もそう感じていました。
しかしカリオロジー(虫歯学?)の詳しい先生の間ではそう考えられていないようです。
歯科医療ではわかっていないことがたくさんあります。
だから興味は尽きないし一生勉強する必要があると思うし、そう考えると人の一生って短いなあとも思います。
う蝕除去はもちろんミラーテクニックです。
顕微鏡とミラーテクニックで行った臨床研究というものを見てみたいと思うと同時に、それは難しいことだろうなとも思っています。
例えば虫歯治療の結果に従来どおりの手探りの治療、顕微鏡は使っているけどミラーテクニックは使えないので拡大下の手探り治療、顕微鏡下でミラーテクニックで見ながら治療する3グループに差があるか。
単純ですがとても興味深いし、なかなか難しい研究だと思います。
まず実験に参加する歯科医師にバイアスが入りやすいです。
歯科治療は外科系の治療なので無作為割付や盲検は困難なのです。
3グループの歯科医師はこの実験自体の主旨を事前に知ってしまった時点でバイアスが入ってしまうのでなかなか入念な研究デザインを作るのは難しいです。
その後の被検者の追跡調査も大変だし、アウトカム(結果)の設定も何にするか、生存率なのか二次齲蝕の発生なのか、抜歯して病理切片を見て接着の状態や細菌の侵入、歯髄の炎症状態なのか。
私達歯科医師も患者さんを治療するに当たり、なにか拠り所になる根拠を求め続けています。
しかし今の所単純明快に答えを教えてくれる教科書やマニュアルのようなものはそう多くはありません。
悩み、考えながら毎日臨床にとりくみ、少しでも妥当と思われる根拠を探し求めて勉強を続けています。

見た目以上に虫歯は進行していました。
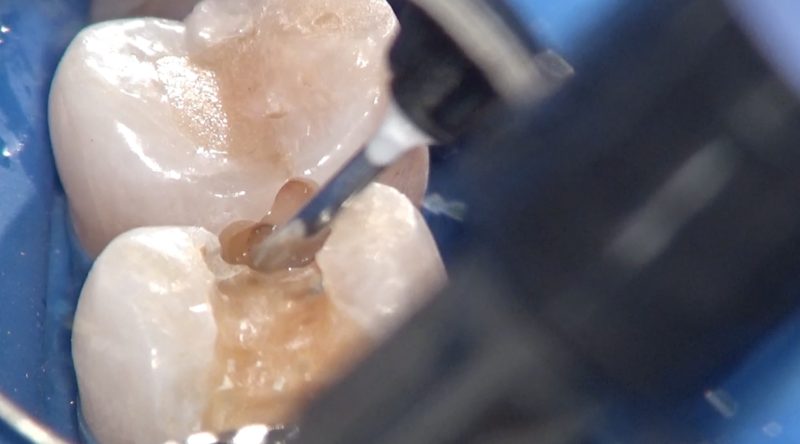
今回はレジン修復で治療しましたが、今後の経過によっては見直しも必要になるかもしれません。
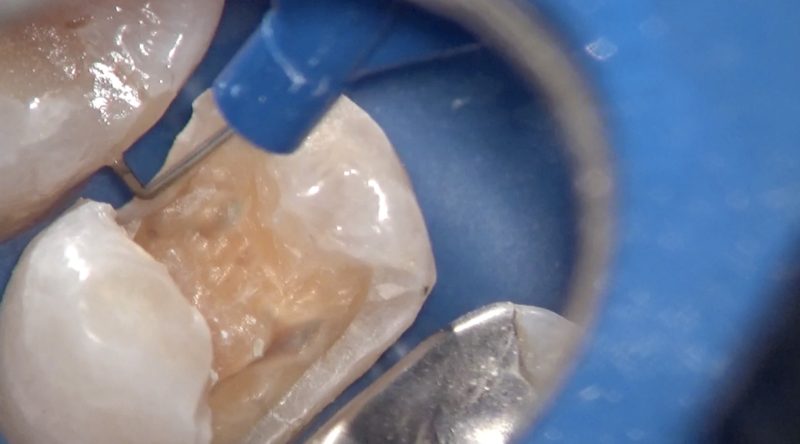
多方向から見て歯の形態を付与します。
その後右上5のクラウン形成をします。

私の中では見ながら治療することはあたり前のことであり、手探りの治療は自分が患者になったときはされたくありません。

口の中は死角で見えないところがたくさんあります。
見えないところを手探りで治療するから後々困ったことが起こるのかもしれません。
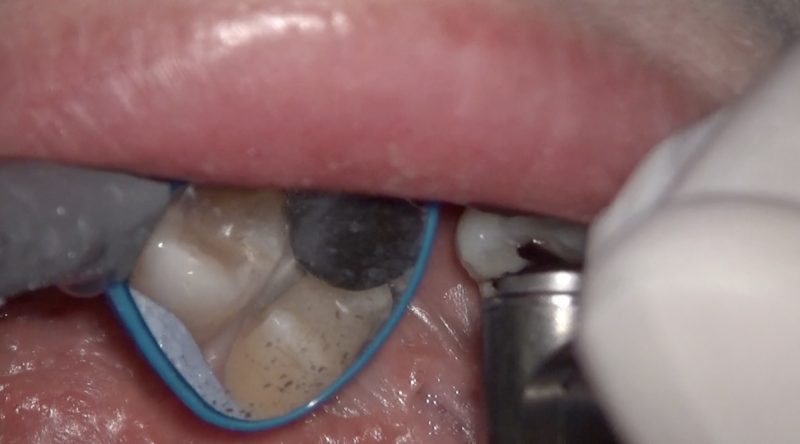
近心面の形成
隣接面を形成する際は、隣在歯の誤切削に十分注意をしなくてはいけません。
私の毎日の臨床では、かなりの割合で隣在歯が誤切削されているのを見かけます。
一般的には1日何十人も治療し、短い時間で手早く削らなければいけない保険治療ではなかなかそのような気配りをするのは難しいようです。
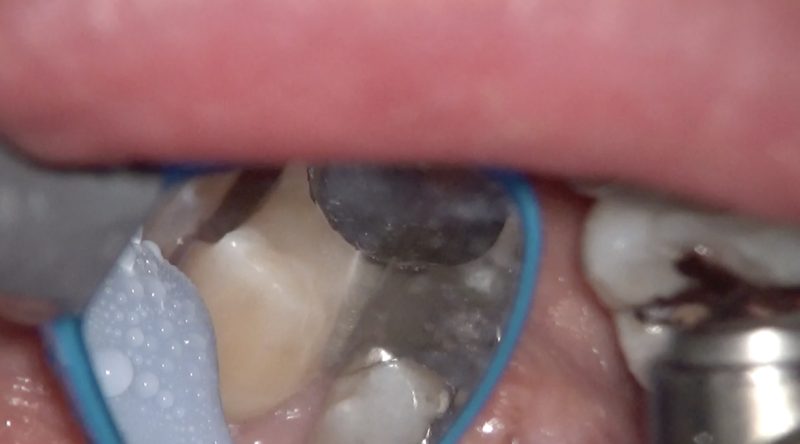
遠心面の形成
第二小臼歯の隣接面をミラーテクニックではなく直接見ながら形成するのであれば、唇を強く引っ張ることになりますがまだ見えるだけマシかもしれません。
ただ、頬舌的に全て見えるかはわかりません。
ミラーテクニックならそんな不確実なことはなく、確実に見ながら治療ができます。
顕微鏡治療にはミラーが必要です。
これが見ながら治療をする顕微鏡治療です。
歯肉縁下にマージンを設定する場合は歯肉を圧排します。
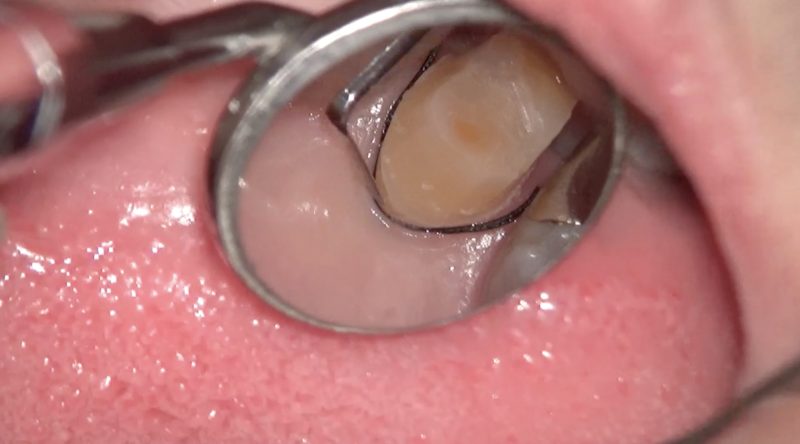
歯肉縁下の形成時にはバーはファインバーかスーパーファインバーを使用します。
ダイヤモンド粒子が細かいバーを使用します。
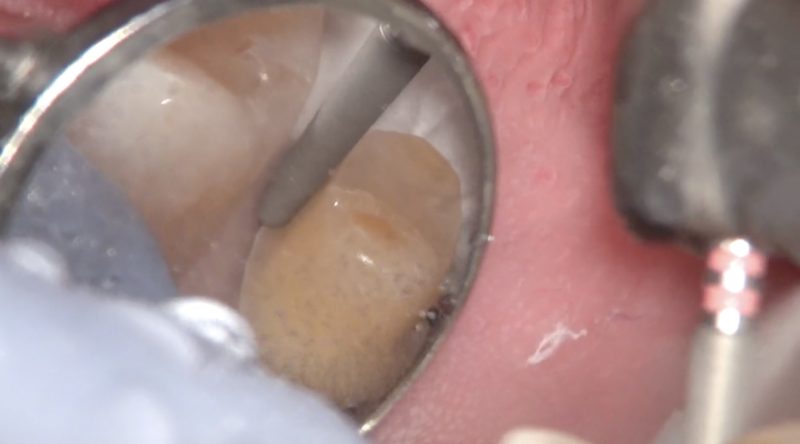
仮歯の適合精度も歯肉付近の形態も辺縁隆線の形態も咬合面の形態も、仮歯で最終のクラウンの形を作っていきます。
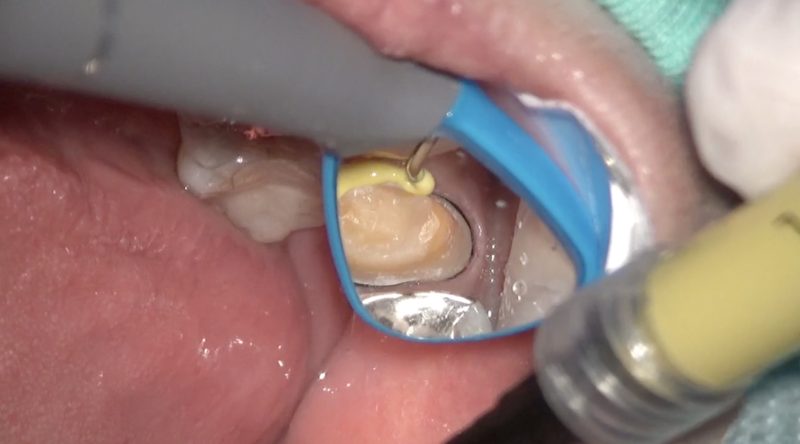
支台歯のフィニッシングライン、歯肉の状態、歯髄症状、噛み合わせの全てが整ったら型採りをします。
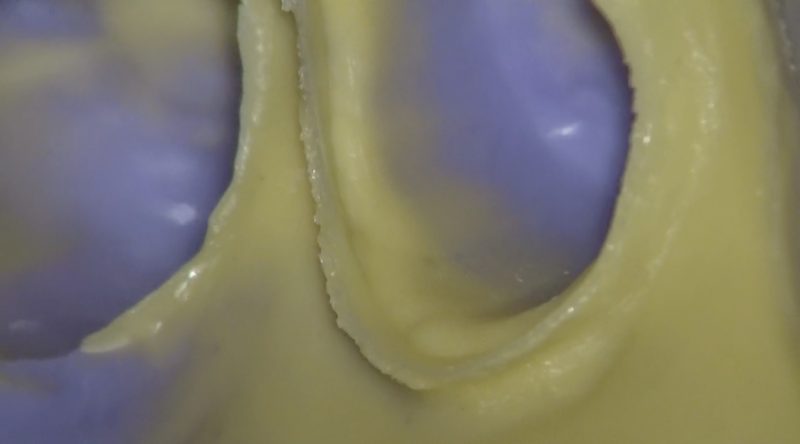
印象を採るときは各個トレーを使用しています。
各個トレーは患者さんの歯列に合わせた型採り材の入れ物で、印象材の厚みを均一にして変形を最小限にします。
印象面の確認は厳しくしています。
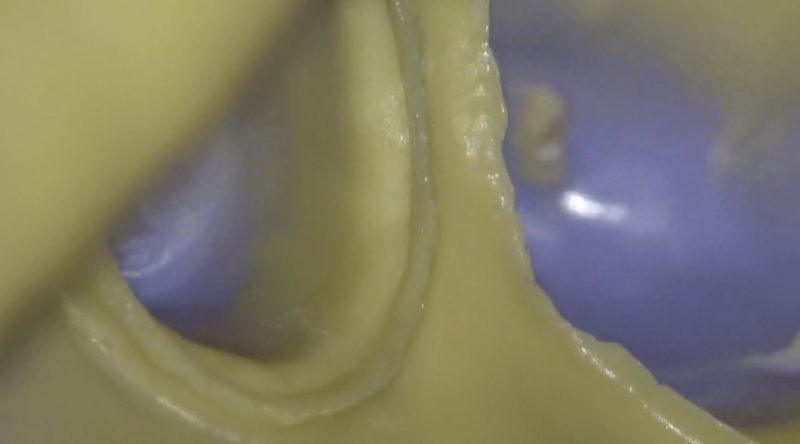
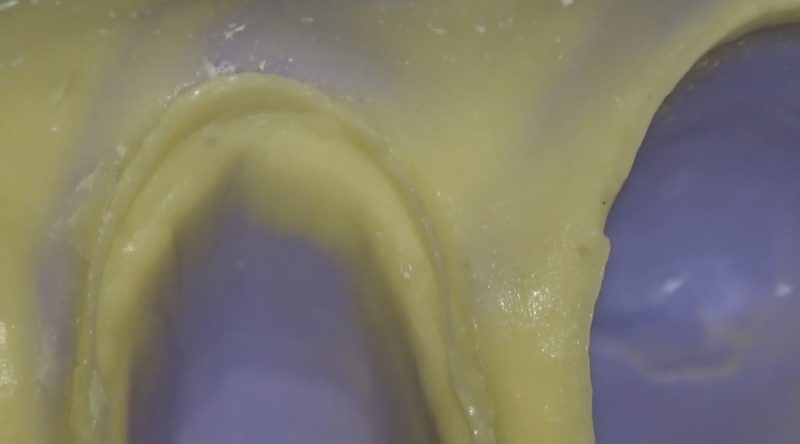
何故ならこの印象がきちんとしていなければ、この後のクラウン作製の行程は全て無駄になるからです。
クラウンが納品されたら模型上での適合の確認をします。

模型上で適合していなかったら、歯に適合するわけがありません。
口腔内での適合
口蓋側

頬側
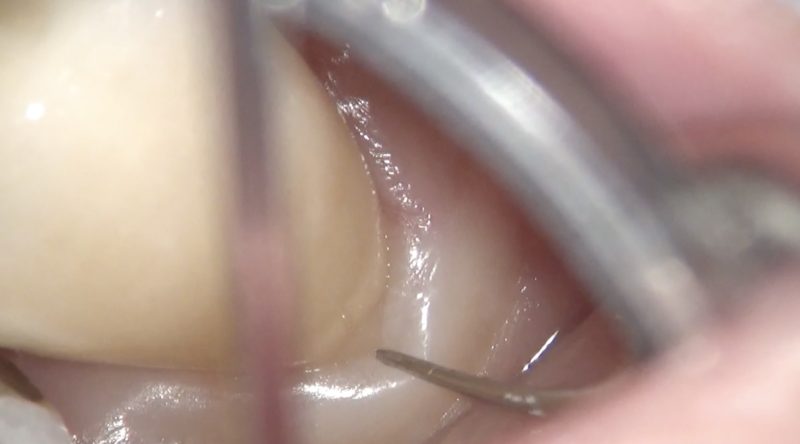
このブログでは毎日のルーティンでのおもて歯科医院の顕微鏡治療を紹介しています。
ブログに書く用に特別なことをしているわけではありません。
顕微鏡治療費用
右上5ジルコニアクラウン:約20万円 治療回数5回
右上4レジン修復:30,000円 治療回数1回
おもて歯科医院
歯学博士
表 茂稔



